Als ich ein Kind war, hatte ich unzählige Sonnenbrände. Damals kam niemand auf die Idee, Sonnenmilch zu benutzen. Es gab auch keine UV-Schutzkleidung, natürlich nicht. Meine Haut ist sehr hell und extrem empfindlich, meine Augen und mein Haar sind ebenfalls hell und ich werde nie braun. Nach spätestens zehn Minuten bekomme ich einen Sonnenbrand. Außerdem habe ich relativ viele Muttermale. Das sagt alles über meinen Hauttyp aus. Ich gehöre zum Typ I, der mit dem größten Hautkrebsrisiko von allen.
Menschen wie ich müssen sich vor der Sonne schützen. Und wir müssen aufmerksam nach Hautveränderungen Ausschau halten. Uns wird geraten, alle zwei Jahre zum Hautkrebsscreening zu gehen. Das bezahlt die Krankenkasse ab dem 35. Geburtstag. Dafür begutachten Hautärzt:innen oder Hausärzt:innen, die eine spezielle Schulung gemacht haben, den Zustand der Haut am ganzen Körper, auch zwischen den Zehen und an den Genitalien. Deutschland ist das einzige Land, in dem es dieses Screening für alle Menschen gibt. Noch nicht mal Australien, das Land mit der größten Hautkrebsrate, hat ein solches Früherkennungsprogramm.
Das Ziel des Screenings ist, Hautkrebs möglichst frühzeitig zu erkennen, die Behandlungschancen dadurch zu verbessern und Tod infolge von Hautkrebs zu verhindern. Nun plant aber die Bundesregierung, dieses Früherkennungsprogramm auszusetzen. Das würde im Gesundheitswesen Geld sparen. Viele Menschen regen sich darüber auf.
Aber ich finde die Pläne der Gesundheitsministerin richtig. Es beunruhigt mich nicht, dass das Hautkrebsscreening ausgesetzt werden soll. Obwohl ich selbst regelmäßig daran teilgenommen habe. Dafür gibt es fünf Gründe.
Grund 1: Ob das Hautkrebsscreening ein Erfolg ist, weiß niemand⬆ nach oben
Wenn das Screening die Erwartungen erfüllen würde, hätte die Hautkrebs-Sterberate seit der Einführung sinken müssen. Doch das tat sie nicht, sie blieb gleich. Das zeigen die beiden gestrichelten Linien in dieser Grafik. Seit 1999 starben circa zwei Männer und ungefähr eine Frau pro 100.000 Menschen jährlich an einem malignen Melanom, also einem schwarzen Hautkrebs. Mit oder ohne Screening.
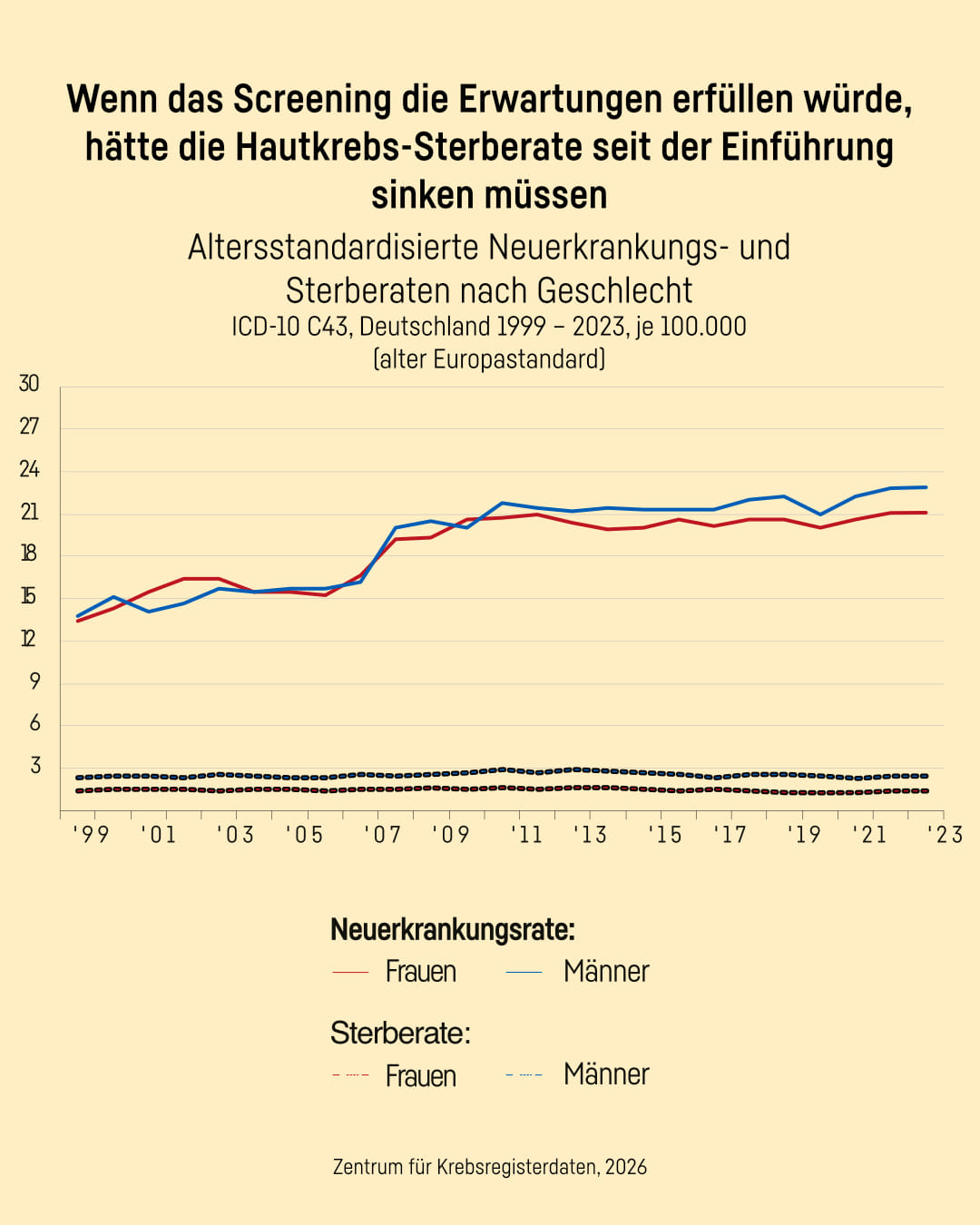
Ob das Hautkrebsscreening ein Erfolg ist, ist unklar. | Zentrum für Krebsregisterdaten, 2026
Kurz nach der Einführung des Screenings im Jahr 2007 stieg die Zahl der gefundenen malignen Melanome zuerst sprunghaft an. Es liegt nahe, dass dieser Anstieg mit dem Screening zusammenhängt. Ab 2009 pendelte sich die Zahl der Neuerkrankungen aber ein und blieb auf einem seither leicht ansteigenden Niveau.
Nun könnte man auf die Idee kommen, dass das Screening ein Erfolg war, weil die Sterberaten gleich blieben, obwohl es mehr Neuerkrankungen gab. Denn das deutet ja darauf hin, dass ein Ziel des Screenings erreicht wäre, nämlich die Behandlungsaussichten zu verbessern. Doch ausgerechnet das lässt sich gar nicht aus den Daten ablesen.
Das liegt zum einen an der Art und Weise, wie das Screening organisiert ist. Dazu gleich mehr. Außerdem fehlen Vergleichsstudien zu einer entscheidenden Frage: Wie viele Hautkrebsfälle werden entdeckt, weil jemand mit einer verdächtigen Stelle zum Arzt geht, und wie viele erst durch die routinemäßige Untersuchung aller, unabhängig vom individuellen Risiko?
Zwei größere Studien, die beide Gruppen verglichen haben, fanden keinen eindeutigen Vorteil des routinemäßigen Screenings gegenüber der Untersuchung bei konkretem Verdacht. Ein Nutzen ist also nicht belegt, zumindest nicht für die breite Bevölkerung ohne erhöhtes Risiko.
Ob das Screening wirklich hilft, ob also weniger Menschen schwer erkranken oder die Sterberate sinkt, lässt sich mangels Daten nicht sagen. Ein Nutzen ist denkbar, aber nicht belegt.
Grund 2: Das Screening hat auch Nebenwirkungen⬆ nach oben
Es tut zwar nicht weh, wenn die Haut begutachtet wird, aber falls sich ein Verdacht ergibt, wird oft eine Hautprobe entnommen. Das heißt, Ärztin oder Arzt schneiden ein Stückchen aus der Haut und lassen es in einem Labor untersuchen. Manchmal entfernen sie dabei gleich das ganze Muttermal. So ist es mir zweimal ergangen und zweimal war es ein Fehlalarm. Ich habe jetzt unschöne Narben am Bein und eine ist ziemlich groß, weil sich die Wunde entzündet hatte.
Diese Form der Nebenwirkung nennt sich falsch-positiver Befund. In einer Studie in Schleswig-Holstein, die zur Einführung des Screenings führte, waren 80 von 100 entfernten Hautstellen gutartig. Das heißt, von zehn verdächtigen Muttermalen sind statistisch gesehen nur zwei tatsächlich ein Hautkrebs.
Manchmal kommt es auch zu Überdiagnosen. Dabei werden Hautstellen behandelt oder entfernt, die den Menschen zu Lebzeiten nie Probleme gemacht hätten. Wie oft das passiert, weiß niemand, denn es wurde bisher gar nicht dokumentiert.
Es kommt auch vor, dass Krebs bei einem Screening übersehen wird. Dann wiegt die Früherkennungsuntersuchung Menschen in einer falschen Sicherheit. Dadurch kann sich der Behandlungsbeginn sogar verzögern. Dann handelt man vielleicht später bei einem komisch aussehenden Muttermal, weil man sich auf das Screeningergebnis verlässt. Auch hierzu gibt es keine Daten.
Weder Nutzen noch Schaden des Screenings lassen sich also beurteilen. Auch die Rate der gefundenen Melanome hilft dabei nicht weiter, denn man weiß nicht, wie hoch sie ohne das Screening wäre.
Grund 3: Zu wenige Menschen nehmen das Screeningangebot an⬆ nach oben
Manche Untersuchungen zeigen, dass zwar die Hälfte der Menschen, die am Hautkrebsscreening teilnehmen können, dies auch tun, aber nur circa 20 Prozent der Berechtigten gehen wirklich alle zwei Jahre zur Früherkennung. Dabei gibt es große regionale Unterschiede. Menschen in Thüringen und Nordbayern haben am wenigsten Interesse daran. Menschen ohne Hochschulabschluss, Menschen auf dem Land und Männer nahmen seltener daran teil als Stadtbewohner:innen, höher Gebildete und Frauen.
Neuere Daten der Barmer Krankenkasse zeigen aber, dass die überwiegende Mehrheit der Menschen nicht zur Hautkrebsfrüherkennung geht: 70 Prozent. Jüngere Frauen nutzen es häufiger als junge Männer. Bei Älteren kehrt sich das Geschlechterverhältnis um.
Ein Grund für die Unbeliebtheit des Screenings könnte aber auch an den Terminproblemen bei Arztpraxen liegen. In ländlichen Regionen herrscht häufig Ärztemangel und man muss lange auf einen Screeningtermin warten. Diese Lücke nutzen vermehrt andere. So bieten einige dm-Drogerien einen KI-gestützten Hautcheck an und Hautcheck-Apps nehmen zu, die künstliche Intelligenz zur Beurteilung nutzen, auch wenn Hautärzt:innen vor diesen Angeboten warnen, weil sich tieferliegende Hautschichten damit nicht beurteilen lassen.
Grund 4: Es gibt große Unterschiede bei den Untersuchungen⬆ nach oben
Zum Hautkrebscheck gehört ein Vorgespräch mit Arzt oder Ärztin, eine körperliche Untersuchung und ein abschließendes Gespräch. Die Krankenkassen bezahlen für die körperliche Untersuchung den Einsatz einer beleuchteten Handlupe (Auflichtmikroskop). Manche Ärzt:innen halten aber auch weitere Techniken für sinnvoll, die die Kassen nicht übernehmen müssen, zum Beispiel die Ganzkörperfotografie und vergrößerte Bildaufnahmen von verdächtigen Hautstellen. Inzwischen kommen auch softwaregestützte Untersuchungsverfahren zum Einsatz, die zum Teil auch künstliche Intelligenz nutzen.
Die aufwändigeren Verfahren können bei Menschen mit einem hohen Hautkrebsrisiko sinnvoll sein, aber bei welchen Patient:innen welches Verfahren wirklich eingesetzt wird, ist unklar. Denn das muss nicht dokumentiert werden. Es gibt also bedeutsame Qualitätsunterschiede im Programm, was die Auswertung des Nutzens zusätzlich erschwert.
Grund 5: Das Screening ist sehr teuer⬆ nach oben
Eine vom Bundesgesundheitsministerium beauftragte Expertenkommission sollte Sparvorschläge machen und hat ausgerechnet, dass das Screening derzeit circa 210 Millionen Euro jährlich kostet. Im Jahr 2030 könnte es 50 Millionen Euro teurer sein. Gleichzeitig bindet es viele Ressourcen, weil viele Haut- und Hausärzt:innen symptomlose Menschen untersuchen, anstatt sich in dieser Zeit um bereits Erkrankte zu kümmern. Die Kommission schätzt, dass ein Zeitäquivalent zwischen 600 und 900 Vollzeit-Arztstellen freiwird, wenn das Screening wegfällt.
Was doch für das Screening spricht⬆ nach oben
Manches spricht auch dafür, das Screening beizubehalten. Expert:innen befürchten, dass die Kosten für die Hautkrebsbehandlung steigen, wenn mehr Tumore erst später entdeckt werden. Dann sind die Behandlungsaussichten statistisch gesehen schlechter. Wenn größere Tumore entfernt werden müssen, sind auch die Narben größer. Außerdem könnten öfter aufwendige Therapien nötig werden, zum Beispiel, wenn bereits Metastasen entstanden sind. Eine Immuntherapie kostet zum Beispiel 100.000 Euro pro Jahr und wenn solche Therapien häufiger gemacht werden müssen, bezahlen die Versicherten unterm Strich vielleicht mehr als für ein Screeningprogramm.
Wenn das Screening wegfällt, könnte außerdem das Bewusstsein für Hautkrebs abnehmen. Weniger Menschen könnten sich selbst nach Veränderungen absuchen und sich auch weniger um den Schutz vor schädlichen Einflüssen kümmern. Dabei wäre das Gegenteil angesagt. Durch den Klimawandel steigt die Zahl der sonnigen Tage und damit nehmen auch die Tage mit erhöhter UV-Strahlung zu, erklärt das Bundesamt für Strahlenschutz. Es wird also immer wichtiger, die Haut richtig zu schützen, das eigene Hautkrebsrisiko einzuschätzen und Hautveränderungen aufmerksam zu beobachten.
Das Wissen von Ärzt:innen über Hautkrebs und wie man ihn erkennt, könnte sinken, wenn die Kassen nicht mehr dafür bezahlen. Außerdem könnten Ärzt:innen vermehrt dazu übergehen, das Screening als Selbstzahlerleistung anzubieten, sogenannte IGeL (Individuelle Gesundheitsleistungen). Das Problem: Wer zahlen muss, geht vielleicht seltener hin, selbst wenn man eine tatsächlich auffällige Hautstelle bei sich findet. Wer eine auffällige Stelle hat, kann aber ohnehin jederzeit zum Arzt, das ist keine IGeL, sondern eine normale Kassenleistung. Nur muss man zeitnah einen Termin kriegen, was nicht immer einfach ist.
Was genau ist geplant?⬆ nach oben
Eine Kommission im Auftrag des Bundesgesundheitsministeriums empfiehlt, das anlasslose Hautkrebsscreening ab 35 zu überprüfen. Ihre Position: Die Kasse sollte nur Leistungen zahlen, deren Nutzen nachgewiesen ist. Da das beim Hautkrebsscreening bisher nicht der Fall ist, sollten zunächst bessere Daten gesammelt werden.
Sie wollen außerdem, dass das Screening anders organisiert wird. Statt alle Menschen ab einem bestimmten Alter einzuladen, sollten nur Menschen mit einem höheren Hautkrebsrisiko eine Früherkennung bezahlt bekommen. Welche Gruppen davon wirklich profitieren, sollen erst mal Studien evaluieren. Außerdem will die Kommission die technische Weiterentwicklung systematisch einbeziehen. Auch KI könnte das Screening effizienter machen. Eine mobile Check-up-Box würde Arztzeit sparen und ließe Raum dafür, dass andere Gesundheitsberufe wie Apotheker:innen Aufgaben übernehmen.
Viele Medien berichten verkürzt: Durch die Gesundheitsreform werde das Hautkrebsscreening gestrichen. Die Finanzkommission empfiehlt aber nur, das Screening auszusetzen, zu prüfen und weiterzuentwickeln. Das befürworten die meisten Expert:innen.
Wichtiger als die Screeningfrage wäre es, dass alle ihr persönliches Hautkrebsrisiko kennen und sich gut schützen. Beim Absuchen der Haut hilft die ABCDE-Regel, komisch aussehende Hautstellen einzuschätzen.
Auch wenn die Zukunft des Screenings auf der Kippe steht, gilt, was auch mit dem Screening galt: Entscheidend ist, dass alle ihr persönliches Hautkrebsrisiko realistisch einschätzen können, aufmerksam für Hautveränderungen sind und guter Sonnenschutz selbstverständlich ist: Sonnenhüte, Sonnenschirme, lange Kleidung, Sonnenmilch und Meiden von intensiver UV-Strahlung.
Ob der Wegfall des Screenings wirklich so viel Geld einspart, dass das Gesundheitswesen weniger Probleme hat, bezweifle ich aber.
Redaktion: Theresa Bäuerlein, Schlussredaktion: Susan Mücke, Bildredaktion: Sören Frey, Audioversion: Iris Hochberger