Fiona Lowenstein ist 26 Jahre alt, lebt in New York, ist selbstständig und ziemlich aktiv. Bis zu jenem Freitag im März. Einem Freitag, den 13.
Lowenstein wird krank: Fieber, Husten, Schüttelfrost, Erbrechen. Und Atemnot. Eine Atemnot, die Gehen, Essen und Sprechen unmöglich macht. Fiona Lowenstein hat Covid-19. Sie muss einige Tage im Mount Sinai Krankenhaus in Brooklyn, New York, verbringen – aber nicht auf der Intensivstation. Sie gilt als moderater Fall.
Nach ihrer Entlassung erholt sie sich jedoch nur schleppend. Sie ist erschöpft, hat Kopfschmerzen und immer wieder fällt es ihr schwer, Luft zu holen. Sie durchsucht das Netz nach Informationen über das, was sie erlebt. Und findet nichts. Immer wieder liest sie: Von Covid-19 ist man nach 14 bis 21 Tagen genesen. Doch bei ihr ist es anders, sie ist nach vier Wochen immer noch krank. Ist sie die Einzige, der es so geht?
Lowenstein fühlt sich allein gelassen mit ihren nicht enden wollenden Beschwerden und postet auf Instagram, wie es ihr geht. Schnell findet sie andere Menschen, die Ähnliches durchmachen. Sie gründet eine Covid-19-Unterstützungsgruppe, der innerhalb kürzester Zeit Menschen aus der ganzen Welt beitreten. Viele junge Leute sind dabei, die meisten von ihnen gelten als milde Fälle. Mittlerweile hat die Gruppe knapp 4.000 Mitglieder.
Eine Erfahrung eint alle: Sie haben länger als vier Wochen Symptome, in bizarren Kombinationen, auf die sich die Medizin keinen Reim machen kann. Von entzündeten Zehen über Sehstörungen bis zu extremer Erschöpfung, von Nierenentzündungen über Durchfälle zu Konzentrationsstörungen, von Herzrasen über Lungenentzündungen bis hin zu Schlaganfällen. Und dazu die typischen Symptome von Covid-19: Fieber, Husten, Kopfschmerzen, Halsschmerzen, bleierne Abgeschlagenheit. Viele haben das seit Monaten.
Die Frage, die sich alle stellen: Hört das irgendwann auf?
“Es ist die Hölle!”⬆ nach oben
Ralf*, ein Covid-Patient aus dem Elsaß, mit dem ich für diesen Text mehrmals gesprochen habe, schildert es so: „Ich traue meinem Körper nicht mehr. Innerhalb von wenigen Stunden werde ich von einem, der Gartenarbeit machen kann, zu einem Schwerkranken, der nach Luft ringt, dessen Herz rast und der sich fühlt, als würde er von innen verbrennen. Ich habe dann tagelang nicht genug Kraft, mein Telefon zu halten, geschweige denn das Bett zu verlassen.“ Was ihn besonders frustriert, ist die Ignoranz der Medizin: „Mein Arzt sagt mir einfach: ‚Das geht vorbei.‘ Aber wann?“ Ralf ist seit 87 Tagen krank, wenn dieser Text erscheint.
Die Beschwerden verschwinden für einige Tage und kommen dann unvermittelt wieder, manchmal, nachdem sich die Betroffenen körperlich etwas mehr angestrengt haben, weil sie sich besser fühlten. Einige Menschen entwickeln nach einer Pause von ein paar Tagen plötzlich eine Lungenentzündung, die sie ins Krankenhaus bringen kann. Manche sagen, sie haben schon mehrere gehabt, seit sie sich infizierten. Andere erleben ein starkes Brennen in einzelnen Organen oder im ganzen Körper.
Solche Berichte kann man in verschiedenen Gruppen auf Facebook oder Reddit finden. Auch bei Twitter unter dem Hashtag #MitCoronaLeben. Sie sind oft auch als Hilfe für andere gedacht, wie dieser Beitrag bei Twitter zeigt.
https://twitter.com/tupfentier/status/1270435952805232643?s=20
Ralf kennt viele Geschichten seiner Mit-Patient:innen. Er sagt: „Wenn das, was ich und andere erleben, ein milder Verlauf ist, dann hätte ich einen schweren niemals durchgestanden. Es ist die Hölle! Ich dachte ein paar Mal, dass ich die nächsten Stunden nicht überlebe.“
Es ist schwer, diese Berichte zu überprüfen. Haben die Symptome mit Covid-19 zu tun oder stammen sie vielleicht von anderen Krankheiten? Sind die Schilderungen authentisch? Es bleiben immer Unsicherheiten, wenn es keine medizinische Bestätigung gibt. Ich habe für diesen Artikel mit drei Betroffenen gesprochen, die sich in verschiedenen Online-Communitys engagieren. Die meisten der dort beschriebenen Symptome tauchen auch in wissenschaftlichen Veröffentlichungen auf. Deshalb kann man wohl davon ausgehen, dass die Berichte in der Summe plausibel sind.
Bisher dachten viele über Covid-19: Für einen kleinen Teil der Betroffenen ist die Krankheit tödlich, einige müssen sehr kämpfen, aber für die meisten verläuft sie mild. Hat man 14 Tage mit Symptomen überstanden, ist alles gut. Aber die Erfahrungen von Ralf und Fiona zeigen: Es gibt Patient:innen, die den milden Verläufen zugerechnet werden – und die einfach nicht gesund werden, wochen- oder monatelang. Werden die Folgen von Covid-19 unterschätzt? Und: Wie vielen Corona-Kranken geht es so wie Ralf und Fiona?
Das Londoner King’s College arbeitet an dieser Frage. Mithilfe einer Symptomtracking-App bekommen die Forscher:innen dort nicht nur einen Überblick über die Art der Symptome von über drei Millionen britischen App-Nutzer:innen, sondern auch darüber, wie lange die Beschwerden anhalten. Das Ergebnis: Zehn Prozent der Menschen, die Covid-Symptome angeben, haben diese länger als drei Wochen. Fünf Prozent länger als vier Wochen.
Der Leiter der Forschungseinheit vom Londoner King’s College, Tim Spector, sagte der britischen Zeitung The Telegraph, dass er jeden Tag E-Mails bekäme, in denen sich Menschen beklagten, dass sich niemand für ihre Situation interessiere. „Covid-19 ist eine der außergewöhnlichsten Krankheiten, die mir je begegnet sind“, sagt Spector. Er sorge sich, dass das Virus unterschätzt werden würde, weil bisher keine Daten über Symptome gesammelt werden würden, die länger anhielten als drei Wochen.
Die Datenlage von Spector ist nur eine Stichprobe. Wie viele Menschen erleben Symptome, die nicht enden wollen? Ich habe mich sehr bemüht, repräsentative Zahlen zu finden. Ohne Erfolg. Ein Register, das die Daten solcher Patient:innen systematisch sammelt, gibt es nicht. Legt man die Schätzungen zu den Genesenen des Robert Koch-Instituts zugrunde (RKI-Situationsbericht vom 8. Juni 2020) und kombiniert sie mit den Ergebnissen der Stichprobe aus der britischen App, hätten in Deutschland circa 17.000 Menschen länger als drei Wochen mit Symptomen zu kämpfen und circa 8.500 länger als vier Wochen. Auf der Suche nach besseren Zahlen habe ich während dieser Recherche einige Male die Antwort bekommen: „Danke, dass sie uns darauf aufmerksam machen. Wir gehen dieser Frage jetzt nach.“
Die Patient:innen helfen sich gegenseitig – und der Wissenschaft⬆ nach oben
Um etwas mehr Ordnung in die vielen Einzelfallberichte zu bringen, entwickelte Fiona Lowenstein einen Fragebogen, den 640 Mitglieder der Covid-Unterstützungsgruppe ausfüllten. Die Ergebnisse sind in einem Report zusammengefasst. (Mehr Infos zum Report: Klicke auf das „i“.) Die Patient:innen haben damit ein erstes Dokument geschaffen, das Forscher:innen helfen kann, den wechselhaften Charakter von Covid-19 besser zu verstehen.
Wissenschaftler:innen versuchen inzwischen ebenfalls, mehr über den sogenannten „Covid-Longtail“ herauszufinden, das heißt die langfristigen Effekte von Covid-19. Dabei wird immer deutlicher, dass das herkömmliche Bild der Erkrankung falsch ist. Man sollte sie nicht nur in milde und schwere Fälle unterteilen, sondern als Krankheit verstehen, die sehr individuell verläuft. Dabei zeigt sich, dass die Übergänge fließend sind: von unkompliziert über kompliziert bis kritisch. Ungefähr so:
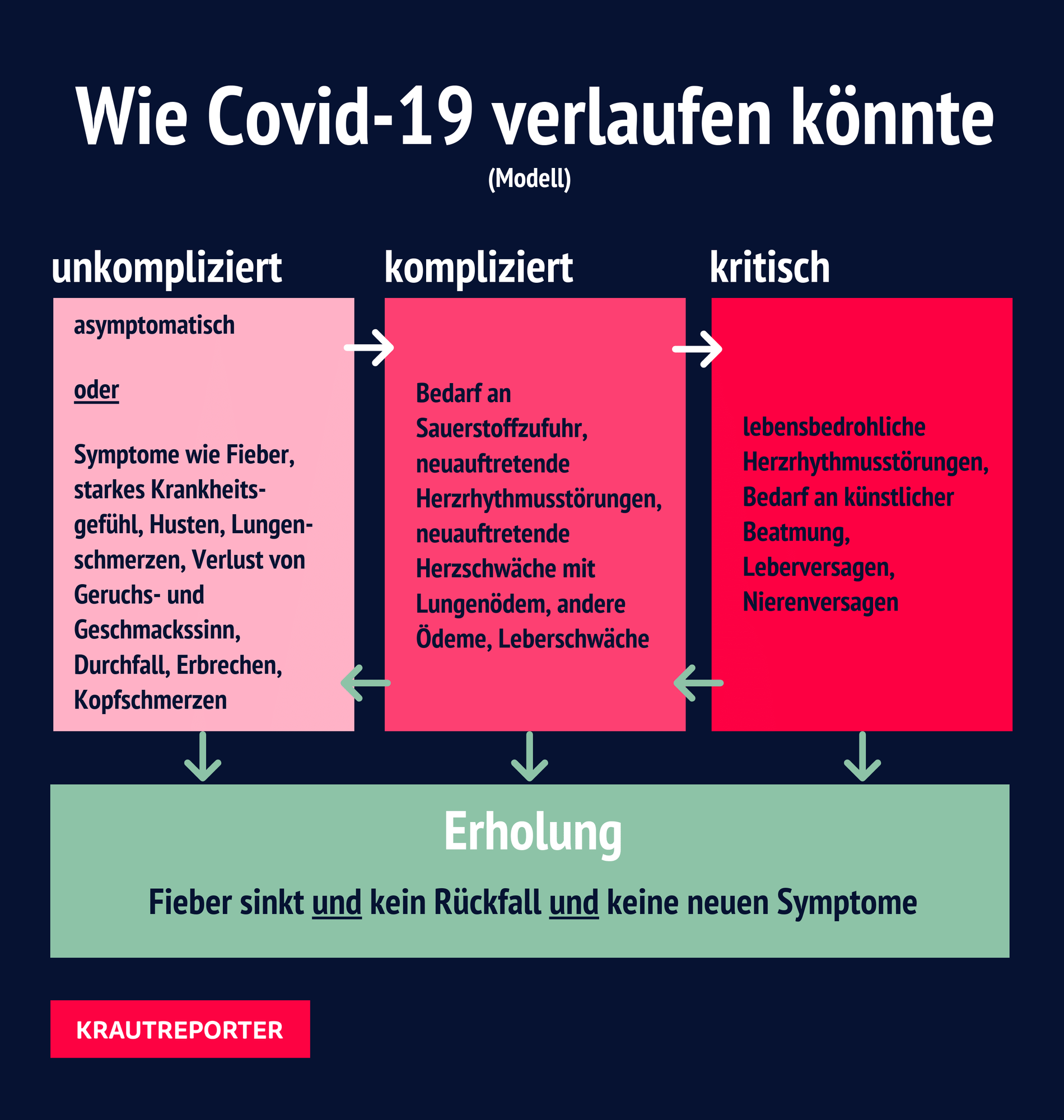
Infografik: Bent Freiwald
Die Grafik ist angelehnt an die Beschreibungen des Robert Koch-Instituts für sogenannte „atypische“ Verläufe und des Forschungsprojekts Leoss. Das Modell ist keine Klassifikation der Krankheit, sondern hilft dabei, sie leichter zu erforschen und ihren klinischen Charakter besser zu verstehen.
Wichtig ist: Die Krankheit kann sich offenbar in beide Richtungen entwickeln. Wenn Schwere oder Anzahl der Symptome nachlassen, setzt zwar Erholung ein, aber die Richtung des Verlaufs kann sich immer wieder ändern. Diejenigen, die lange unter Symptomen leiden, könnten zum Beispiel zwischen der unkomplizierten und komplizierten Phase hin- und herschwanken.
Doch vielleicht greift selbst dieses Modell zu kurz. Denn was man über andere Viren weiß, könnte auch auf das Coronavirus zutreffen: Es verursacht nicht nur eine Krankheit, sondern verschiedene Syndrome. Ein Syndrom ist eine Kombination von unterschiedlichen Symptomen, die häufig zusammen auftreten und die gleiche Ursache haben. Doch wie genau sehen diese Syndrome aus? Diese Frage ist im Moment nicht zu beantworten. Aber durch die Patientenberichte bekommen wir eine Ahnung davon. Sie passen auch zu dem, was Wissenschaftler:innen schon herausgefunden haben (Studie): Das Virus greift die innerste Schicht der Blutgefäße an, das Endothel.
Das steht im Zusammenhang mit typischen Risiken, die Covid-Patient:innen haben: ein höheres Risiko für Nieren- und Leberschädigungen und Störungen des Herz-Kreislauf-Systems, wie zum Beispiel Thrombosen. Das sind kleine Blutgerinnsel, die sich an den Innenwänden der Venen bilden. Wenn sie sich ablösen, können sie kleinere Gefäße verschließen. Blockaden in Herzkranzgefäßen (Herzinfarkt), Lungengefäßen (Lungenembolie) und Hirngefäßen (Schlaganfall) gehören bei Covid-Patient:innen zu den bekannten Komplikationen.
Das Virus gibt viele Rätsel auf⬆ nach oben
Der Angriff aufs Endothel hat die Medizinwelt in großes Erstaunen versetzt. Denn Sars-CoV-2 präsentierte sich zuerst als eine Krankheit, die sich auf die Atemwege konzentriert und schwere Lungenentzündungen auslösen kann. Doch inzwischen steht fest: Es schädigt auch andere Organe. Das Coronavirus kann zusätzlich die Blutbahnen erreichen und darüber verschiedenste Organe befallen. Das heißt: Covid-19 ist nicht in erster Linie eine Atemwegs-, sondern eine Multisystemerkrankung. Weil das Virus das Endothel attackiert, kann es über die Lunge in die Blutbahn gelangen. Wie genau das geschieht, versteht man noch nicht. Aber dass es passiert, steht fest.
Forscher:innen fanden anhand des Blutes von fünf Covid-Patient:innen heraus, dass das Virus in der Lage ist, sich zu „verstecken“. Es kann typische Abwehrprozesse des Immunsystems stören. Das erinnert an die Strategie von HIV, wobei Sars-CoV-2 wahrscheinlich nicht die Zellen des Immunsystems selbst befällt. Diese Eigenschaft erschwert es dem Abwehrsystem jedoch sehr, gegen das Virus vorzugehen und könnte auch eine Autoimmunreaktion triggern – also dazu führen, dass die Immunabwehr körpereigenes Gewebe bekämpft. (Die entsprechende Studie ist bisher noch nicht von anderen Wissenschaftler:innen begutachtet worden und wird in diesem Artikel erklärt.)
Andere Studien werfen die Frage auf, ob das Virus auch das Gehirn selbst infizieren kann. Dass es Nervenbahnen zumindest zeitweise schädigt, wissen wir durch die Beobachtungen des Bonner Virologen Hendrik Streeck. Er und sein Team fanden heraus, dass Geruchs- und Geschmacksstörungen ein typisches Symptom einer Sars-CoV-2-Infektion sind. Einige Forscher:innen vermuten, dass das Virus an Nervenbahnen „entlangwandern“ kann, wie man es zum Beispiel vom Herpesvirus kennt.
Welcher Mechanismus dahinterstecken könnte, dass Symptome nicht verschwinden, ist ebenfalls unklar. Aber es gibt Hypothesen. Eine sagt, dass das Virus selbst sich in Gewebestrukturen versteckt. Eine andere, dass Genreste des Virus, die im Körper zirkulieren, ständig neue Immunreaktionen triggern. Eine dritte nimmt an, dass die Infektion eine Überreaktion des Immunsystems auslösen könnte. Solche überschießenden Reaktionen kennt man von kritischen Verläufen und es würde zu einigen Berichten passen, in denen sich nach einer längeren symptomarmen Phase plötzlich eine Lungenentzündung entwickelt.
Egal, welche dieser Hypothesen belegt werden kann – wir sollten auf jeden Fall kritisch hinterfragen, ob es wirklich zulässig ist, Menschen 14 Tage nach Erkrankungsbeginn pauschal für genesen zu erklären, wie es das Robert Koch-Institut tut (FAQ: Weiß man, wie viele COVID-19-Patienten im Krankenhaus behandelt werden und wie viele genesen sind?).
Womöglich gibt es eine chronische Form von Covid-19⬆ nach oben
Claudia* hat seit Anfang März Covid-Symptome, also seit circa drei Monaten. An dem Tag, als ich mit ihr sprach, war sie mit einem Ausschlag an den Armen aufgewacht. Ein neues Symptom. Das überrascht sie nicht. „Die Symptome kommen in einer Reihe: Das eine geht, das nächste kommt. Da war schon viel dabei. Aber was ich eigentlich immer habe, sind starke Erschöpfung und Konzentrationsstörungen.“ Einen Termin für unser Telefonat haben wir so vereinbart: „Telefonieren geht vielleicht zwischen elf und drei.“ Fast entschuldigend sagt sie: „Ich kann nichts planen, weil ich gar nicht weiß, ob ich in einer halben Stunde überhaupt die Kraft dazu habe.“
Eine andere Gruppe von Patient:innen, die bisher kaum in der Öffentlichkeit wahrgenommen wird, fühlt sich mit dieser Beschreibung mehr als vertraut: Menschen, die am Chronischen Erschöpfungssyndrom leiden. Auch bei ihnen sind viele Organsysteme betroffen: das Gehirn und das Nervensystem, das Immunsystem, das Hormonsystem, die Muskeln und der Zellstoffwechsel – vor allem die Energieproduktion und die Sauerstoffversorgung.
Es ist nicht ungewöhnlich, dass auf Viruserkrankungen häufig eine lange Phase der Erschöpfung folgt. Dieses Phänomen nennt man post-virale Fatigue. Doch der Ausdruck post-viral könnte in die Irre führen, sollte das Virus selbst für die Erschöpfung verantwortlich sein und nicht der Versuch des Körpers, die durch das Virus entstandenen Schäden zu heilen.
Falls die Erschöpfung und andere Symptome sogar länger als sechs Monate anhalten, würde das darauf hindeuten, dass es neben den uns bisher bekannten akuten Verläufen auch ein chronisches post-Covid-Fatigue-Syndrom geben könnte. Das post-virale Chronische Fatigue-Syndrom ist als Erkrankung schon lange bekannt. „Wir wissen seit einer Studie aus dem Jahr 2006, dass nach einer schweren Infektion ein bestimmter Prozentsatz infizierter Personen eine dem Chronischen-Fatigue-Syndrom ähnliche Erkrankung entwickelt“, sagt mir Carmen Scheibenbogen am Telefon. Sie ist Hämato-Onkologin und Professorin für Klinische Immunologie an der Charité in Berlin und Leiterin der Immundefekt-Ambulanz. „Ich erwarte schon, dass sich auch Covid-Patient:innen mit solchen Symptomen in unserer Ambulanz vorstellen werden“, sagt sie. „Wir sind besorgt, dass wir mehr Patient:innen mit Chronischem-Fatigue-Syndrom nach Covid-19 sehen werden. Aber da Covid-19 noch so neu ist, können wir noch nichts Genaues dazu sagen.“
Echte Hilfe ist rar⬆ nach oben
Patient:innen, die so schwer erkrankt waren, dass sie im Krankenhaus behandelt werden mussten, bekommen zu Recht viel Aufmerksamkeit. Doch wer kriegt mit, wie es Menschen geht, die sich wochen- oder monatelang mit vermeintlich milden Symptomen herumquälen?
Das sind zuallererst Hausärzt:innen, denn sie übernehmen das Monitoring derer, die sich mit Covid-19 zu Hause isolieren. Doch die Erfahrung von Ralf zeigt, dass es nicht gut läuft. Für Hausärzt:innen gibt es zwar eine offizielle Handlungsempfehlung zum Umgang mit Covid-Patient:innen, aber dass die Krankheit bei sogenannten milden Verläufen länger als drei Wochen dauern kann, wird darin nicht erwähnt. Eine Therapieempfehlung für die Krankheit gibt es im Moment noch nicht. Das heißt: Auch Ärzt:innen wissen gerade nicht, was sie tun können, wenn Symptome nicht verschwinden, sich aber auch nicht so zuspitzen, dass die Betroffenen ins Krankenhaus müssen. Ein großes Dilemma.
Sehr viele Patient:innen versuchen, sich gegenseitig zu helfen, weil die professionelle Medizin wenig Unterstützung anbieten kann. Ohne die sozialen Netzwerke hätten sie vermutlich nie voneinander erfahren. In diversen Gruppen organisieren sich tausende Betroffene weltweit, tauschen sich aus und geben Informationen weiter. Viele sagen, dass sie ohne diesen Austausch vermutlich durchgedreht wären, weil sich jede:r Einzelne für einen Einzelfall hielt.
Was Mediziner:innen zu denken geben sollte: In diesen Gruppen kursieren jede Menge Ratschläge, wie sich die Symptome angeblich lindern lassen. Darunter vieles, was sich schon bei anderen Krankheiten als wirkungslos erwiesen hat: psilocybinhaltige Pilze oder Homöopathika zum Beispiel. Es wird viel experimentiert. Die Folgen hat niemand so richtig im Blick. Zwar bekommt diese Patientengruppe langsam mehr und mehr Aufmerksamkeit, aber konkrete Forschungsprojekte sind rar.
In Sydney ist eine Beobachtungsstudie mit 150 Betroffenen angelaufen. Auch das Leoss-Register wertet demnächst Daten zu den Fällen aus, die längere Zeit Symptome zeigen. Und in Schleswig-Holstein können sich Betroffene aus diesem Bundesland beim Institut für Epidemiologie in Kiel melden. Es möchte mithilfe der Biobank popgen zehn Jahre lang untersuchen, welche Langzeitschäden Covid-19 hat. Außerdem arbeiten viele Wissenschaftler:innen weltweit daran, die Eigenschaften des Virus besser zu verstehen – und damit auch, welche Folgen eine Infektion langfristig haben könnte. Allerdings konzentrieren sie sich meist eher auf die als schwer geltenden Verläufe.
Ralf, Claudia und all die anderen leiden derweil neben ihren Symptomen auch unter dem Eindruck, nicht schlimm genug krank zu sein, damit sich der Medizinbetrieb für sie anstrengt.
Die Gesprächspartner:innen möchten anonym bleiben. Die echten Namen sind der Autorin bekannt.
Die Arbeit an diesem Artikel wurde durch den Verband der Wissenschaftsjournalisten, wpk, unterstützt. Wir danken dem Verband für die Förderung. Das Rechercheprotokoll zu diesem Text ist hier.
Redaktion: Philipp Daum, Grafik: Bent Freiwald, Schlussredaktion: Susan Mücke, Bildredaktion: Martin Gommel

