Ich habe Kinder und kann mich erinnern, dass ich verunsichert war, als ich entscheiden musste, ob ich sie impfen lassen soll. Das hat mich selbst etwas überrascht, denn diese Geschichte meiner Oma aus ihrer Kindheit war mir noch gut in Erinnerung: Ihre beste Freundin war an Diphterie gestorben. Sie erzählte ehrfürchtig von dem Tag, als sie ihre Diphterie-Impfung bekam. Und nun war ich unsicher, ob meine Kinder geimpft werden sollen. Wie war das möglich?
Eltern wollen keine Fehler machen. Sie denken, dass Kleinigkeiten einen großen Unterschied machen werden. Die Frage, die mir damals am meisten Stress machte, war: Was, wenn ich meinen gesunden Kindern einen Schaden zufüge? Nur weil ich Sorge habe, sie könnten sich anstecken mit Krankheiten, die in Deutschland nur noch selten oder gar nicht mehr vorkommen?
Ähnlich argumentierten auch die vier Elternpaare, die kürzlich vor das Bundesverfassungsgericht gezogen sind, um die seit 2020 gültige Masern-Impfpflicht für Kinder zu kippen. Die Impflicht hatte der Bundestag als Reaktion auf die stark steigenden Masern-Zahlen beschlossen. Denn über 50.000 Menschen waren 2018 in Europa an Masern erkrankt, doppelt so viele wie im Jahr zuvor. 2019 stieg die Zahl noch einmal an. Die Impflicht war eine Notbremse.
Die Eltern scheiterten mit ihrer Klage. Die Masern-Impflicht für Kinder bleibt bestehen, das hat das Bundesverfassungsgericht jetzt bestätigt. Wer eine Kita besuchen will, muss geimpft sein. Geht ein Kind ungeimpft zur Schule, müssen die Eltern mit Bußgeldern rechnen. Auch medizinisches Personal muss weiterhin gegen Masern geimpft sein.
Die Debatte rund um die Masern-Impflicht hat die Entscheidung dennoch wieder entfacht: Impfpflicht – ja oder nein? Denn es gibt ja nicht nur die Masern. Erst vor wenigen Tagen wurden in London und New York Polio-Viren im Abwasser gefunden. Polio kann Kinderlähmung auslösen – eine Krankheit, die in Deutschland längst als besiegt gilt.
Nach drei Corona-Wintern sind wir die Debatte rund ums Impfen gewohnt und doch entzweit sie uns noch. Eine Corona-Impfpflicht für alle ist politisch so gut wie undenkbar. Noch immer tun viele sich schwer mit dem Thema Impfen. Doch was spricht eigentlich dafür und was dagegen, abseits der Emotionen?
In diesem Text schaue ich mir gängige Argumente und Fragen zum Impfen näher an und stütze mich dabei – wie ihr das aus einigen meiner früheren Texte schon kennt – auf gesichertes Wissen. Mich interessiert aber auch, warum die Diskussion so emotional geführt wird. Kaum ein medizinisches Thema wird derart kontrovers und leidenschaftlich diskutiert wie das Impfen – trotz der wissenschaftlichen Erkenntnisse. Denn viele der rauf-und-runter-diskutierten Zweifel sind längst widerlegt. Ich frage mich, was die Debatte so langlebig macht – und so aufreibend für viele. Das schaue ich mir zu Beginn des Textes an, bevor ich einige der häufigsten Fragen zum Impfen beantworte.
Wenn du nur die gesicherten medizinischen Fakten wissen willst, kannst du gleich zur Überschrift “Fragen über Fragen: Welchen Nutzen und Risiken haben Impfungen?” gehen.
Warum sind Eltern verunsichert?⬆ nach oben
Ich würde diese Frage heute so nicht mehr stellen. Meine Kinder sind geimpft. Aber als Neuling in der Gruppe „Eltern“ war ich unsicher. Man hat Verantwortung für einen anderen Menschen übernommen. Das ist ziemlich beeindruckend. Und alle Meinungen, auf die man trifft, sind es auch. Unsicher zu sein ist der Normalzustand. Warum sollte es anders sein, wenn es ums Impfen geht?
Heute bin ich aus vielen Unsicherheiten herausgewachsen, zusammen mit meinen Kindern. Und ich kann deutlich gelassener mit Gesundheitsfragen umgehen. Auch weil ich die Erfahrung gemacht habe, dass Fieber um die 40 Grad nicht gleich einen Fieberkrampf auslösen muss, dass Kinder vom Baum fallen können, ohne einen einzigen Kratzer zu haben, und dass es Zeiten gibt, in denen eine Familie über Monate im Erkältungskarussell festhängt, ohne dass irgendetwas dabei hilft, diesen Ansteckungskreisel lange genug zu unterbrechen. Gerade in solchen Zeiten habe ich eine Ahnung davon bekommen, was ein guter Schutz gegen schwere Infektionskrankheiten, wie zum Beispiel Masern, ganz praktisch bedeutet: viele Sorgen weniger.
Es hilft aber nichts, man muss nun mal eine Impfentscheidung treffen, wenn die Kinder noch sehr klein sind. Was mir bei der Entscheidung geholfen hat, waren vor allem zwei Dinge: verlässliche Infos und Vertrauen.
Die Bundeszentrale für gesundheitliche Aufklärung hat in einer repräsentativen Umfrage 2016 herausgefunden, dass ungefähr 18 Prozent der Bevölkerung zumindest teilweise Vorbehalte gegenüber dem Impfen haben. Könnte es also sein, dass zu wenige Menschen wissen, wo man verlässliche Informationen findet? Oder spielen bei der Impfentscheidung noch ganz andere Mechanismen eine Rolle, die vielen nicht bewusst sind?
Das Dilemma beim Impfen⬆ nach oben
In Deutschland treffen die Eltern die Entscheidung, ob sie ihr Kind impfen lassen oder nicht. Und die überwiegende Mehrheit der Eltern lässt impfen, die Angaben darüber schwanken zwischen 80 und 90 Prozent.
Es gibt aber auch europäische Länder, die eine Impfpflicht haben, Frankreich zum Beispiel. Dort gibt es seit dem 4. Dezember 2017 eine Impfpflicht für Impfungen gegen Diphtherie, Tetanus, Kinderlähmung (Poliomyelitis), Keuchhusten (Pertussis), Hämophilus influenzae b, Pneumokokken (Erreger, die Lungenentzündung auslösen können), Meningokokken C (Erreger, die Hirnhautentzündungen auslösen können), Masern, Mumps und Röteln. Geimpft werden müssen Kinder bis zum Alter von zwei Jahren, die nach dem 1. Januar 2018 geboren wurden. Eltern, die sich daran nicht halten, werden zwar nicht direkt zur Impfung gezwungen, bekommen aber keinen Zugang zu Schulen und Kindergärten. In Italien wird hingegen die Impfpflicht unter der neuen Links-Rechts-Koalition gerade wieder aufgeweicht – trotz massiver Bedenken von Ärztinnen und Ärzten.
In Deutschland gibt es zwar – bis auf die Masern-Impfpflicht – keine weiteren Impfpflichten oder verpflichtende Impfberatung, aber trotzdem werden alle Eltern irgendwann von Kinder- oder Hausärzt:in auf die empfohlenen Impfungen angesprochen. Während der Vorsorgeuntersuchungen im Kindesalter oder beim Routinebesuch. Es folgt ein Aufklärungsgespräch – zumindest in der Theorie.
Nicht immer empfinden Eltern dieses Gespräch auch wirklich als aufklärend, denn dabei kann einiges schief gehen – auf beiden Seiten. Manchmal finden Eltern, dass sich Ärzt:innen nicht genügend Zeit nehmen, um sie umfassend über Vor- und Nachteile zu informieren. Manchmal denken Ärzte, dass sich Eltern nicht genügend für die Fakten interessieren.
Das Spektrum der Missverständnisse und Sichtweisen ist groß, und es kommt vor, dass niemand so richtig zufrieden mit dem Ergebnis ist. Sei es, weil das Kind am Ende ungeimpft bleibt oder im gegensätzlichen Fall nun doch geimpft wurde, trotz Bedenken. Oder, weil das Vertrauensverhältnis zwischen Kinderärzt:innen und Eltern gelitten hat. Und das Vertrauen in die Gesundheitsbehörden schon vorher nicht stabil war.
In Deutschland besteht also keine Impfpflicht, wie in den meisten Ländern auch. Vielmehr sollen Eltern die Impfentscheidung informiert treffen, nachdem man sie über Vor- und Nachteile der Impfung aufgeklärt hat. Die Herausforderung dabei ist, die Vor- und Nachteile individuell abzuwägen, also: Wie schlimm ist es für mich und mein Kind, wenn es nach der Impfung Fieber bekommt, im Vergleich zu den Symptomen einer Kinderkrankheit, die durch die Impfung vermieden wird?
Dieser Abwägungsprozess liegt in den Händen der Eltern. Aber … so ganz frei sind Eltern in ihrer Entscheidung dann auch wieder nicht. Und das hat mit dem staatlichen Auftrag an die Gesundheitsbehörden zu tun.
„Eine wichtige Aufgabe des Arztes besteht darin, für einen ausreichenden Impfschutz der von ihm betreuten Patienten zu sorgen. Bedeutsam ist dabei, die Grundimmunisierung bei Säuglingen und Kleinkindern frühzeitig entsprechend den STIKO-Empfehlungen und ohne unnötige Verzögerungen zu beginnen sowie zeitgerecht abzuschließen.“
So schreibt es das Robert-Koch-Institut (RKI) in Berlin auf seiner Website. Das RKI hat unter anderem die Aufgabe, uns über Nutzen und Risiken von Infektionskrankheiten aufzuklären und erhebt auch Daten über Erkrankungen; spätestens seit Corona weiß wohl jedes Kind etwas mit der Abkürzung “RKI” anzufangen. Eine Kommission im RKI, die Ständige Impfkommission, kurz STIKO genannt, befasst sich dabei mit der Frage, welche Impfungen in Deutschland nötig sind und aktualisiert jedes Jahr die Impfempfehlungen (hier die von 2022).
Demnach können sieben der zwölf empfohlenen Impfungen schon ab dem zweiten Lebensmonat gegeben werden. Eine Impfung – die gegen Rotaviren (Erreger, die schwere Durchfälle verursachen können) – sogar schon ab der sechsten Lebenswoche. Die übrigen vier Impfungen sind ab dem elften oder zwölften Monat vorgesehen. Diese Empfehlungen gibt das RKI in Absprache mit der Weltgesundheitsorganisation (WHO). Die Europäische Arzneimittelbehörde (EMA) überprüft alle Impfstoffe vor ihrer Zulassung. Sie macht dabei auch eine Nutzen-Schaden-Bewertung, und nur, wenn sie positiv ausfällt, wird der Impfstoff auch zugelassen. Nach der Zulassung überprüft das Paul-Ehrlich-Institut (PEI) die Sicherheit der Impfstoffe, die in Deutschland verwendet werden. Es kann vorkommen, dass es die vorgelegten Impfstoffchargen nicht freigibt, nämlich dann, wenn die Prüflabore feststellen, dass die Qualitätsstandards nicht erreicht werden. Diese Chargen kommen nicht in Umlauf. Das Paul-Ehrlich-Institut erklärt hier die Zulassung von Impfstoffen und hier das Prüfverfahren.
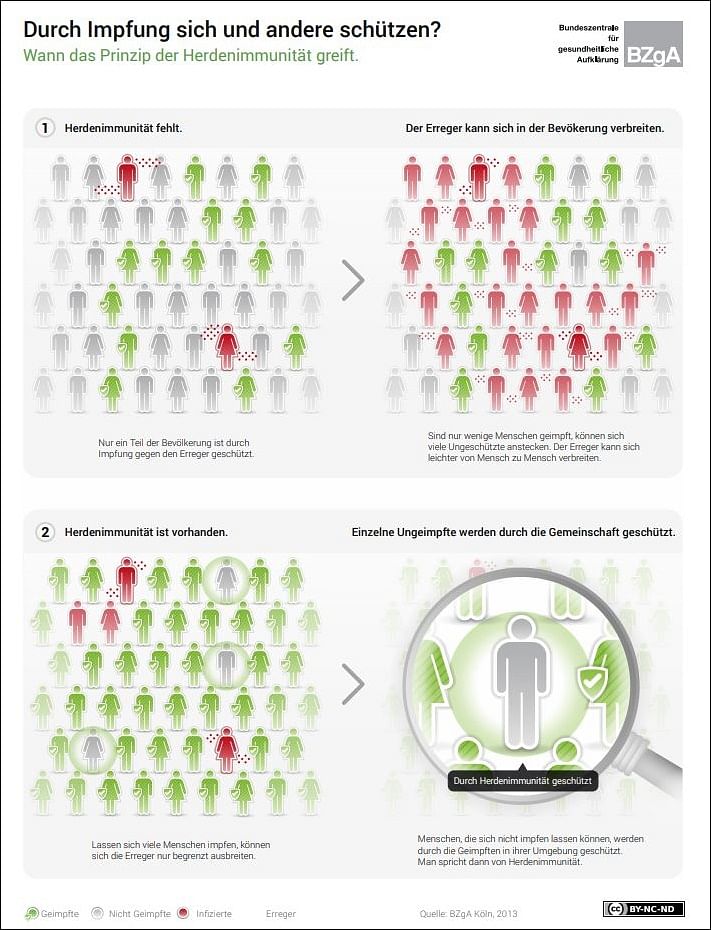
Ärzt:innen sollen also Eltern in medizinischen Fragen so beraten, dass sie sich am Ende für eine Impfung entscheiden. Denn obwohl man beim Impfen für sich selbst oder für seine Kinder eigenverantwortlich handelt, haben Gesundheitsbehörden wie das RKI und das PEI den Auftrag, dafür zu sorgen, dass so viele Menschen wie möglich geimpft werden, weil nur so der sogenannte Herdenschutz erreicht werden kann.
Dieser Herdenschutz ist sehr wichtig. Impfungen schützen diejenigen, die geimpft sind, ganz unmittelbar: Ihr Immunsystem ist trainiert und kann die Erreger abwehren. Doch Impfen schützt auch andere Menschen, die sich nicht impfen lassen können, zum Beispiel weil sie zu jung sind oder weil sie eine chronische Erkrankung haben. Je größer der Anteil der Geimpften in der Bevölkerung ist, desto besser sind diese verletzlichen Personen mitgeschützt. Ein zuverlässiger Herdenschutz wird bei einer Impfrate von 95 Prozent erreicht.
Eltern und Ärzte:innen haben unterschiedliche Blickwinkel aufs Impfen⬆ nach oben
Beim Impfen stehen sich verschiedene Sichtweisen gegenüber: die von Eltern und die von Menschen, die das Gesundheitswesen repräsentieren – in diesem Fall Ärzt:innen. Das ist wie bei der berühmten Medaille, die zwei Seiten hat: Beide Sichtweisen gehören zusammen. Man muss beide berücksichtigen, wenn man übers Impfen redet. Dennoch wird man nie beide Seiten dieser Medaille zur gleichen Zeit vollständig und im Detail betrachten können: Eltern schauen verständlicherweise zuerst und intensiver auf die Seite, die die individuelle Gesundheit ihres Kindes betrifft, Ärzt:innen müssen immer auch die Gesundheit der ganzen Bevölkerung im Blick haben. Das ist das Spannungsfeld, in dem Aufklärungsgespräche übers Impfen stattfinden.
Hinzu kommt, dass Eltern ihre Informationen ja nicht nur aus der Kinderarztpraxis bekommen, sondern auch von Gesprächen auf Spielplätzen, an Kaffeetafeln und in Kneipen und natürlich in sozialen Netzwerken. Außerdem suchen sie im Internet nach Infos. Und die unterscheiden sich mitunter gewaltig von dem, was beispielsweise die Hausärztin sagt.
Zusammengenommen sind das keine optimalen Voraussetzungen für Impfgespräche. Denn weder fühlen sich die Eltern ganz frei in ihrer Entscheidung, noch können Ärzt:innen alle Kinder einfach impfen. Sie sind ja gleichzeitig auch verpflichtet zu prüfen, ob sie das Kind überhaupt gerade impfen können, ob es also Gründe gibt, die gegen eine Impfung zu diesem Zeitpunkt sprechen. Und ob man alle empfohlenen Impfungen bei diesem Kind wirklich machen sollte.
In der modernen Medizin gilt dennoch der Grundsatz der gemeinsamen Entscheidungsfindung, auf Fachhochdeutsch auch Shared Decision Making (SDM) genannt. Dabei treffen Ärzt:innen und Patient:innen gemeinsam die Entscheidung darüber, welche Behandlung gemacht werden soll. Das bringt demokratische Prozesse ins Behandlungszimmer: Patient:innen sind die Expert:innen für ihr eigenes Leben, Ärzt:inn die Experten für medizinische Zusammenhänge und Verfahren.
Konkret heißt das: Damit die Behandlung am Ende auch Erfolg haben kann, braucht es das gemeinsame Handeln beider. Und natürlich müssen sich die Beteiligten zuvor darüber einig werden, welche der medizinischen Möglichkeiten genutzt werden sollen.
Ist dieser Prozess bei Behandlungen von Krankheiten, die bereits bestehen, schon einigermaßen anspruchsvoll, wird er beim Impfen noch um einiges schwieriger, weil man gesunden Kindern einen Wirkstoff verabreicht. Denn gesunde Kinder zu haben, ist ja zugleich der Ist-Zustand und das Ziel beim Impfen. Man muss also den gedanklichen Spagat vollbringen, einem gesunden Körper einen Wirkstoff zumuten zu wollen, der den momentanen Zustand zu erhalten hilft.
Cornelia Betsch ist Professorin für Gesundheitskommunikation an der Universität Erfurt und arbeitet viel zu den Fragen, die bei Impfentscheidungen eine Rolle spielen. Sie und ihr Team haben untersucht, warum Eltern bei Impfungen oft zögern.
Dabei hat sie fünf Faktoren gefunden, die sich auch messen lassen, die sogenannten 5 C:
-
Erstens: Confidence. Das fehlende Vertrauen in Impfung und Gesundheitswesen, um das es vorher ging.
-
Zweitens: Complacency. Eltern nehmen die Erkrankungsrisiken als niedrig wahr. Also: Warum soll ich mein Kind impfen, wenn die Krankheiten selten oder gar nicht mehr hier auftreten.
-
Drittens: Constraints oder Convenience. Strukturelle Hürden, wie Zeitnot, Stress, Aufwand. Impfen ist nicht wichtig genug, um sich neben all den anderen Verpflichtungen auch noch darum zu kümmern.
-
Viertens: Calculation. Eltern suchen sehr stark nach Informationen. Was eigentlich eine wichtige Voraussetzung für eine gute Impfentscheidung ist, kann ins Gegenteil umschlagen, wenn man es übertreibt und dabei auch eine Menge Falschinfos mitnimmt. Schließlich gibt es inzwischen eine ganze Reihe impfkritischer Bücher und Websites, YouTube-Videos und Facebookpostings. Verlässliche Infos drängen sich hingegen nicht immer derart auf.
-
Fünftens: Collective Responsibility. Die Bereitschaft, sich für andere Menschen, die nicht geimpft werden können, mitimpfen zu lassen, ist gering (siehe Erklärung zum Herdenschutz weiter oben).
Verlässliche Informationen finden⬆ nach oben
Auf den vierten Faktor möchte ich noch einmal eingehen. Wenn du über ein Thema nicht gut Bescheid weißt und trotzdem eine Position dazu einnehmen musst, versuchst du sicher, dich schlau zu machen. Der übliche Weg: Zuerst fragst du eine Suchmaschine, dann Bekannte. Anschließend versuchst du, Expert:innen zu identifizieren, dann mit diesen Namen Bücher oder Artikel zum Thema zu finden. Leider ist diese Methode ziemlich fehleranfällig. Die Suchmaschine zeigt dir im Zweifel zuerst die Seiten an, die suchmaschinenoptimiert sind. Und sowieso fütterst du sie schon mit einer bestimmten Annahme, für die du eine Bestätigung suchst, zum Beispiel „Schadet Impfen?“.
Suchmaschinen leben davon, dass sie dich zufriedenstellen, damit du sie möglichst oft benutzt und ihnen vertraust. Während du also denkst, dass du dich objektiv informierst, bekommst du mehr Seiten angezeigt, die Infos bieten, die zu deiner voreingenommenen Anfrage passen. Das sind aber nicht immer Informationen, auf die man sich verlassen kann. Sie können komplett auf Meinungen beruhen, während sie sich gleichzeitig objektiv geben. Und auch die Meinung deiner Bekannten können auf einem Bestätigungsfehler beruhen – das heißt, sie haben ihre Informationen vielleicht so ausgewählt, dass sie ihre eigenen Annahmen bestätigen. Das Wissen von Expert:innen wiederum kann veraltet sein oder durch Interessenskonflikte beeinflusst. Das ist unter Umständen schwierig herauszufinden, besonders für Laien.
Es kann also leicht passieren, dass du auf Informationen stößt, die selektiv sind. Oder die Expert:innen zitieren, die gar kein Fachwissen über Impfungen haben. Oder Menschen, die der Wissenschaft insgesamt skeptisch gegenüberstehen, weil sie hinter Studien und wissenschaftlichen Veröffentlichungen ein Netzwerk vermuten, das nur zu seinem eigenen Vorteil arbeitet. Unseriöse Informationen formulieren oft überhöhte Ansprüche an die Wissenschaft und ziehen deshalb falsche Schlüsse aus der Datenlage. Wenn jemand erwartet, dass Impfstoffe hundertprozentig sicher sind, ist das genauso unrealistisch wie die Erwartung, dass sie immer zu hundert Prozent wirken. Medizinische Studien geben Wahrscheinlichkeiten an und keine Garantien für den Einzelfall.
Das ist auch bei Impfstoffstudien so. Wenn man den Risiko-Aspekt überbetont und daraus in sich vielleicht logische, aber im Kontext falsche Schlüsse zieht, verunsichert das diejenigen sehr, die noch nach ihrem Standpunkt suchen. Wenn beispielsweise Nebenwirkungen, die selten vorkommen, wie zum Beispiel ein allergischer Schock, als „Beweis“ dafür genannt wird, dass Impfungen gefährlich sind oder Allergien auslösen könnten, ist das eine Fehlinterpretation. Bei einem allergischen Schock versagt der Kreislauf. Das kann gefährlich sein und unbehandelt sogar zum Tod führen. So ein Schock kann durch Stoffe ausgelöst werden, die den Körper überfordern, also durch solche, auf die man bekanntermaßen allergisch reagiert oder auch durch Arzneimittel, mit denen man zum ersten Mal in Kontakt kommt. Allergien können von so ziemlich allen Arten von Stoffen ausgelöst werden – vorausgesetzt, man hat dafür eine Veranlagung.
In diesem Zusammenhang kann man die Bedeutung von guten Gesundheitsinformationen nicht hoch genug einschätzen. Das sind solche Informationen, die über den Nutzen und die Risiken vollständig und gut verständlich aufklären.
Deutschland ist in dieser Hinsicht noch auf dem Weg. Gesundheitsbehörden informieren zwar, aber häufig sind Informationen schwer zu finden und kompliziert aufbereitet. Die Folge: Menschen fühlen sich bei der Suche nach verlässlichen Infos alleingelassen. Sie sind gezwungen, den offiziellen Stellen und Ärzten zu vertrauen. Das widerspricht den Prinzipien der modernen Medizin und schafft Nährboden für falsche oder irreführende Behauptungen.
Es ist problematisch, dass viele Medien zu bereits gesicherten wissenschaftlichen Erkenntnissen noch eine Gegenstimme einladen. Damit erwecken sie den Eindruck, dass man grundsätzlich darüber diskutieren sollte, ob Impfen sinnvoll ist. Natürlich kann man sich darüber austauschen, wie man zum Impfen steht. Das nennt sich Meinungsaustausch und ist Teil unseres demokratischen Selbstverständnisses. Die Argumente sollten aber auf Fakten beruhen und überprüfbar sein.
„Eingeimpft“ – ein umstrittener Film⬆ nach oben
In dem Film „Eingeimpft“, der 2018 erschienen ist, versucht ein Berliner Elternpaar, die richtige Entscheidung bei der Impfung ihrer Kinder zu treffen. Die Mutter möchte ihre Kinder lieber nicht impfen lassen, der Vater aber schon. Der Film zeichnet die Suche des Vaters nach, wie er herausfinden will, wie groß die Risiken des Impfens wirklich sind. Viele Szenen zeigen genau das, was passiert, wenn Eltern nach Informationen suchen, weil sie kein Vertrauen in die Gesundheitsbehörden oder den Rat aus der Kinderarztpraxis haben: Sie versuchen, sich über Risiken zu informieren, und stellen fest, dass das gar nicht so leicht ist. Denn natürlich bekommt man bei der Suche nach Risiken mehr negative Infos übers Impfen als positive – man sucht ja schließlich genau danach.
https://www.youtube.com/watch?v=7ey4dmF5o3g
Der Film wurde von vielen Wissenschaftler:innen und Mediziner:innen dafür kritisiert, dass Risiken überbetont werden und der Nutzen von flächendeckenden Impfungen zu wenig Raum bekommt. Der Autor des Films kontert, dass man nicht allein dadurch zum Impfkritiker wird, wenn man die offenen Fragen anspricht, die es zum Impfen gibt.
Die Diskussionen über diesen Film verdeutlichen das Klima der Debatte. Fragen, die sich viele Eltern stellen, werden im Film aufgegriffen. Das allein ist noch nicht impfkritisch. Doch weil zu oft die Antworten auf diese Fragen nicht gemäß der wissenschaftlichen Faktenlage gegeben werden oder ganz ausbleiben, wird dem Film bescheinigt, die Impfkritik subtil zu transportieren. Zurück bleibt ein diffuser Zweifel am Nutzen von Impfungen.
Cornelia Betsch, die Professorin für Gesundheitskommunikation, die weiter oben in meinem Text schon einmal zu Wort kam, differenziert ihre Einschätzung: „Eltern mit hohem Informationsbedürfnis brauchen nicht einen einzigen Wissenschaftler, sondern eher ein systematisches Review – und jemanden, der ihnen das dann gut aufbereitet. Das macht beispielsweise die STIKO (…). Zudem wird das Vertrauen in Gesundheitsorganisationen durch selektive Berichterstattung (…) unterminiert. Dieses fehlende Vertrauen führt wiederum bei Eltern zu einem erhöhten Informationssuche-Bedürfnis, das wiederum mit erhöhtem Falschwissen und einer geringeren Impfbereitschaft verbunden ist.“
Die Befürchtung ist also, dass dieser Film trotz seines Anspruchs, ein Beispiel für eine typische Impfentscheidung zu geben, eher zur Verunsicherung beiträgt und vielleicht mehr Menschen vom Impfen abschreckt. Und das, obwohl am Ende des Films die Kinder doch noch geimpft werden – wenn auch nicht nach STIKO-Empfehlung.
Wie die Arbeit der Kolleg:innen des Rechercheprojekts MedWatch ergeben hat, ist die Sache mit den impfkritischen Experten im Film wirklich problematisch. Denn einige stehen auf der Honorarliste von Organisationen, die ganz offen Verschwörungstheorien übers Impfen verbreiten.
Die allgemeine Verunsicherung wird zu einer ganz eigenen Epidemie⬆ nach oben
Die erbitterten Diskussionen wirken sich inzwischen offenbar auch auf die Forschung aus. Wissenschaftler:innen, die über Impfungen forschen, sehen sich einem feindlichen Klima unter Kolleginnen und Kollegen ausgesetzt, sobald sie Hinweise auf negative Wirkungen von Impfungen ausmachen. Diese Anfeindungen entstehen aus der Sorge heraus, die gesamte Impfforschung könnte in Misskredit geraten, und die Impfraten könnten wegen aggressiv geführter Debatten zurückgehen. Die Folge ist Selbstzensur – ein großes Problem, weil man so Gefahr läuft, dass wichtige Forschungsansätze nicht weiterverfolgt werden, die die Risiken von Impfungen weiter reduzieren könnten.
Die Tatsache, dass die Impfdiskussionen vor allem im Netz so hitzig ablaufen, hat aber auch damit zu tun, dass dort besonders viele Verschwörungstheorien verbreitet werden. Ängste werden gezielt geschürt, daraufhin gehen die „Kontrahenten“ immer wütender aufeinander los. Eine Studie aus Amerika mit dem Titel „Weaponized Health Communication“ (Gesundheitskommunikation als Waffe) zeigt, dass diese Effekte zum Teil gezielt hervorgerufen werden, indem sich Bots und Trolle in die Diskussion einmischen. Dabei wurde die Debatte von beiden Seiten aus angeheizt.
Das bleibt nicht folgenlos: De Zunahme der Masernfälle vor 2019 ist sehr wahrscheinlich eine Folge der wachsenden Anzahl von impfkritischen Gruppen. Beispiel USA: Für sie ist belegt, dass ein großer Teil der aufgetretenen Masernfälle auf bewusste Nichtimpfung von Kindern zurückzuführen ist.
In Deutschland sind die Impfraten gegen Maserninfektionen von 2016 bis 2017 von 88 auf 90 Prozent gestiegen. Allerdings gilt das nicht für die 2. Impfung, die einen effektiven Schutz erst möglich macht. Ein ausreichender Herdenschutz (Erklärung siehe weiter oben) wird erst bei einer Impfrate von 95 Prozent erreicht. Das schafften laut ECDC zu diesem Zeitpunkt nur fünf Länder: Kroatien, Portugal, Schweden, Slowakei und Ungarn. Auch deshalb ist die Masern-Impflicht in Deutschland eingeführt worden.
Fragen über Fragen: Welchen Nutzen und Risiken haben Impfungen?⬆ nach oben
Wie funktioniert Impfen?
Beim Impfen werden dem Körper ganze Krankheitserreger oder Bruchstücke davon angeboten, damit eine Immunreaktion in Gang kommt. Diese Immunreaktion kann man als Lernprozess verstehen: Das Abwehrsystem erkennt einen Eindringling und bildet daraufhin spezifische Stoffe (Antikörper), die genau zum Oberflächenprofil des Fremden (Antigene) passen. Kommt der Körper anschließend erneut mit diesem Erreger in Kontakt, läuft die Abwehrreaktion schneller und effizienter ab. Immunisierung bedeutet für den Körper: Den Fiesling kenne ich, bei dem wirkt am besten Waffe xyz … Moment, die habe ich hier schon in der Schublade!
Impfstoffe enthalten die Menge an Antigenen, die sich in Studien als gerade noch zuverlässig wirksam herausgestellt hat. Die anschließende Immunreaktion imitiert sozusagen eine maximal abgeschwächte Infektion. Sie löst quasi einen Probealarm aus, den der Körper in vielen Fällen nie vergisst (bei einigen Impfungen bedarf es allerdings einer regelmäßigen Auffrischung).
Impfstoffe lassen sich in zwei Gruppen unterteilen: Lebendimpfstoffe und Totimpfstoffe. Die Lebendimpfstoffe enthalten abgeschwächte Erreger, die sich jedoch noch vermehren können. Nach diesen Impfungen kann es zu Symptomen kommen, die der Krankheit gleichen, gegen die geimpft wurde. Totimpfstoffe enthalten keine vermehrungsfähigen Erreger. Damit sie eine wirksame Immunantwort hervorrufen, müssen diesen Impfstoffen Hilfsstoffe hinzugefügt werden, sogenannte Adjuvantien.
Was sind mRNA-Impfstoffe?
In der Corona-Pandemie ist erstmals ein ganz neues Verfahren zur Herstellung von Impfstoffen angewendet worden. Die Corona-Impfstoffe von Moderna und Biontech/Pfizer sind sogenannte „mRNA“-Impfstoffe – und somit weder tot noch lebendig.
Das „m“ steht für „messenger“, also für Bote. Die Abkürzung „RNA“ für „Ribonukleinsäure“. Die RNA sieht als Molekül so ähnlich aus wie „DNA“, also wie „Desoxyribonukleinsäure“. Sowohl RNA als auch DNA liegen in jeder Zelle des Körpers vor, Wissenschaftlerinnen und Forscher sind in der Lage, beide chemische Strukturen im Labor gezielt zu verändern. Mittlerweile geht das sogar relativ einfach und schnell. RNA und DNA sind zwar chemisch eng miteinander verwandt, unterscheiden sich aber in ihrer Funktion: Während DNA die genetischen Informationen eines jeden Organismus durch ihren festgelegten Code speichert, kann man sich die RNA wie eine Übersetzung dieser genetischen Informationen vorstellen, die die Zelle benötigt, um Aminosäuren und daraus Proteine herzustellen. Die RNA dient als eine Art Bote, der die nötige genetische Information in Form einer Bauanleitung für Proteine an den Herstellungsort transportiert. Diese Boteneigenschaft macht sich das Herstellungsverfahren auf mRNA-Basis zunutze: Bei herkömmlichen Verfahren müssen die als Impfstoff verwendeten Erreger oder dessen Bestandteile erst hergestellt werden.
Wie sehr nutzen und schaden Impfungen insgesamt?
Impfstoffe gehören zu den am besten untersuchten Wirkstoffen in der Medizin. Wirkstoffe können neben dem erwünschten Effekt immer auch unerwünschte haben – das ist bei allen Arzneimitteln so. Diese Effekte werden auch Nebenwirkungen genannt. Der Nutzen, also der erwünschte Effekt von Impfstoffen, überwiegt den Schaden, also die unerwünschten Effekte, deutlich.
Im eindeutigsten Fall können Impfstoffe vor dem Tod bewahren – sei es, weil es keine wirksamen Therapie gegen die Infektion gibt, wie bei Tetanus, oder weil die Krankheitsverläufe so schwer sein können, dass Therapien nicht anschlagen. Besonders bei kleinen Kindern kann das passieren, wenn Infektionen mit schweren Komplikationen einhergehen, wie sie zum Beispiel für Masern bekannt sind.
Im Vergleich zu dem Schaden, den eine Infektion hervorrufen kann, lesen sich die Nebenwirkungen harmlos: Rötungen, Schmerzen und Schwellungen an der Einstichstelle, Fieber, Abgeschlagenheit, Übelkeit und geschwollene Lymphknoten sind typische Nebenwirkungen. Dies sind alles Anzeichen dafür, dass das Immunsystem auf die Impfung reagiert und aktiver wird. Diese Erstreaktionen sind in der Regel nach wenigen Tagen wieder verschwunden.
Impfungen sind als Training für das Immunsystem zu verstehen. Manche Trainingsfolgen des Immunsystems kann man nach der Impfung sehen und fühlen, wie die genannten Nebenwirkungen, andere sind nur durch Laboruntersuchungen nachweisbar, wie zum Beispiel die erfolgreiche Immunisierung. Die bleibt unsichtbar, denn dass die Impfung wirkt, zeigt sich ja gerade dadurch, dass eine bestimmte Infektion später im Leben ausbleibt – ein Umstand, der es schwer macht, den Nutzen der Impfung zum Zeitpunkt des Impfens voll und ganz zu begreifen und anzuerkennen.
Es gibt aber auch seltenere Nebenwirkungen, die zum Teil einer medizinischen Behandlung bedürfen. Es kann zum Beispiel zu Überreaktionen des Immunsystems kommen, die sich bis hin zu einem allergischen Schock entwickeln können, der unbehandelt tödlich enden kann. Ein allergischer Schock kommt bei 1 Million Impfungen ein bis zehn Mal vor. Es kann auch zu kollapsähnlichen Zuständen mit Schreien und Übelkeit kommen, die allerdings schnell ausgestanden und nicht lebensbedrohlich sind. Die Häufigkeit dafür liegt zwischen 1 zu 1.400 und 1 zu 100.000.
Das Paul-Ehrlich-Institut informiert über diese und andere Nebenwirkungen in einem Dossier. Darin sind ausführlich alle unerwünschten Effekte von Impfungen beschrieben, einschließlich der allergischen Reaktionen, die für Impfungen bekannt geworden sind. Das Dossier hat zwölf Seiten und ist leider nicht in erster Linie für Eltern und andere am Impfen interessierte verfasst. Besser aufbereitete Infos findest du bei der Bundeszentrale für gesundheitliche Aufklärung unter der Adresse www.impfen-info.de. Ich empfehle, dort mit der Suche nach Impfinformationen zu beginnen, weil sie übersichtlich und leicht verständlich aufbereitet sind. Und bei Spezialinteresse im PEI-Dokument nachzulesen.
Warum soll man so früh impfen? Was ist mit dem Nestschutz bei Babys – reicht der nicht?
Babys bekommen schon im Mutterleib Antikörper aus dem mütterlichen Blut mit auf den Weg. Später kommen weitere Antikörper durchs Stillen dazu. Diese Erstausstattung an Antikörpern wird Nestschutz genannt, hilft aber nur gegen bestimmte Infektionskrankheiten. Vor welchen Infektionen der Nestschutz das Baby abschirmt, hängt davon ab, welche Infektionen die Mutter durchgemacht hat, welche Impfungen sie hat und ob die Konzentration dieser Antikörper hoch genug ist, um eine Schutzwirkung zu bieten. Gleichzeitig lernt das Immunsystem der Kinder sofort nach der Geburt dazu, da es durch den Kontakt mit Erregern ständig trainiert wird. Nestschutz und Impfungen schließen sich nicht gegenseitig aus, sondern können sich auch ergänzen.
Wie sehr das Immunsystem von Impfungen profitiert, wird von vielen Faktoren beeinflusst und hängt auch von der jeweiligen Impfung beziehungsweise Infektion ab. Bei Keuchhusten beispielsweise nehmen die Antikörper nach einigen Jahren wieder ab, egal ob man die Krankheit durchgemacht hat oder geimpft wurde, sodass der Nestschutz gegen die Krankheit nicht besonders hoch ist bei den meisten Säuglingen.
Bei Masern kann der Nestschutz bis zu einem halben Jahr nach der Geburt bestehen bleiben. Dabei stellen Mütter, die gegen Masern geimpft wurden, einen schwächeren Nestschutz sicher als Mütter, die die Masern durchgemacht haben. Deshalb empfiehlt man jungen Frauen, ihren Impfschutz aufzufrischen, weil man in der Schwangerschaft nicht gegen Masern impfen sollte. Stillen bietet gegen Masern keinen zusätzlichen Schutz, da mütterliche Antikörper nicht auf diesem Wege übertragen werden. Die Gefahr, dass sich Babys mit Masern anstecken, steigt nach dem siebten Lebensmonat in der Regel an, weil dann der Nestschutz nicht mehr ausreicht.
Bei anderen Krankheiten, wie zum Beispiel Tetanus, ist nur bei Kindern von geimpften Frauen ein Nestschutz nachweisbar. Aber bei Müttern, die die Krankheit durchgemacht haben, nicht.
Der Zeitpunkt des Impfens hat neben medizinischen Gründen auch organisatorische: Um einen möglichst guten Herdenschutz aufzubauen, muss man so viele Mitglieder der Bevölkerung erreichen, wie möglich. Das gelingt recht gut bei jungen Familien, die durch die Vorsorgeuntersuchungen medizinisch engmaschig betreut werden. Ein wichtiger Faktor ist aber auch, dass viele Infektionskrankheiten Babys und kleine Kinder besonders stark in Gefahr bringen. Dennoch wird nicht bei allen Impfungen empfohlen, sie schon im Säuglingsalter zu machen. Die Impfung gegen Masern, Mumps und Röteln steht um den ersten Geburtstag auf dem Impfplan.
Immer hört man die Vermutung, dass Säuglinge Impfungen nicht so gut vertragen wie ältere Kinder. Wissenschaftliche Belege, die das bestätigen könnten, gibt es aber nicht.
Die Kinderlähmung, verursacht durch Polioviren, konnte in Deutschland dank früher Impfungen zuletzt ausgerottet werden. In Deutschland infizierte sich zuletzt 1990 eine Person mit Polio, also vor über 30 Jahren. Das ist ein großer Erfolg, der nur zustande kommen konnte, weil genug Menschen sich haben impfen lassen und sich so eine breite Immunität entwickeln konnte.
Warum soll man gegen Krankheiten impfen, die es in Deutschland kaum noch oder gar nicht mehr gibt?
Deutschland liegt im Zentrum von Europa, und selbst wenn es eine Insel wäre, würden Menschen ein- und ausreisen. Bei Infektionskrankheiten, die nicht als ausgerottet gelten, wie die Pocken zum Beispiel, besteht immer die Gefahr, dass es irgendwo lokale Ausbrüche gibt. Von dort aus kann sich die Infektion verbreiten. Das gab es zum Beispiel in den 1990er Jahren nach dem Zusammenbruch der Sowjetunion, als dort die Impfprogramme gleich mit zusammenbrachen. Von den 150.000 Menschen, die in den Ländern der ehemaligen Sowjetunion danach an Diphterie erkrankten, starben 6.000.
Bevölkerungen, in denen kein ausreichender Herdenschutz besteht, können leicht von einer solchen Krankheitswelle erfasst werden. Alle, die dann schnell noch impfen wollen, sind einer erhöhten Gefahr ausgesetzt, genauso wie diejenigen, die es zu spät mitbekommen haben oder per se nicht geimpft werden möchten. Und: Sie gefährden andere, die nicht geimpft werden können, zum Beispiel, weil sie gerade eine Chemotherapie machen müssen oder noch zu klein sind. Mehr Erklärungen zum Herdenschutz findest du weiter oben im Text.
Warum Kombinationsimpfungen? Sind die nicht zu belastend für das Immunsystem von Säuglingen und Kleinkindern?
Kinder werden heute gegen mehr Krankheiten geimpft als früher, bekommen dabei aber insgesamt weniger Antigene, also Oberflächenenzyme der Krankheitserreger, die eine Immunreaktion auslösen. Ein Beispiel (nach Angaben des RKI): Der alte Keuchhusten-Impfstoff enthielt das vollständige Bakterium und bis zu 3.000 Antigene, in allen Schutzimpfungen zusammengenommen werden heute nur noch um die 150 Antigene verabreicht. Das liegt am höheren Reinheitsgrad aufgrund moderner Produktionsbedingungen und daran, dass man bei vielen Impfungen Bakterienteile statt ganzer Bakterien verwenden kann.
Das Immunsystem von Kindern muss täglich mit einer ungleich höheren Zahl von Antigenen umgehen als die Menge, die bei einer Impfung gegeben wird. Diese alltäglichen Antigen-Kontakte schulen das kindliche Immunsystem. An den Kombinationsimpfungen wird oft kritisiert, dass sie Impfungen enthalten, die man mitnehmen muss, auch wenn man sie nicht für die eigene Situation für sinnvoll hält. Hinzu kommt, dass es umständlich sein kann, an Impfstoffe zu kommen, die eine andere Kombination enthalten als die von der STIKO empfohlene.
So halten manche die Hepatitis-B-Komponente im Sechsfach-Kombinationsimpfstoff für überflüssig, weil der Hauptübertragungsweg Geschlechtsverkehr ist – für Kinder also irrelevant. Die STIKO beruft sich wiederum auf eine Empfehlung der WHO, die zwei Gründe für die frühe Impfung anführt: Erstens ist die Impfrate bei Jugendlichen recht gering und zweitens kann Hepatitis B schwer verlaufen und sogar chronisch werden. Bei Babys verläuft Hepatitis B fast immer sehr schwer und wird in 90 Prozent der Fälle chronisch.
Ein Artikel aus dem Jahr 2011, der von der österreichischen Cochrane-Gesellschaft auf der Website Medizin transparent veröffentlicht wurde, beschäftigt sich ausführlich mit dem Nutzen-Risiko-Profil der Kombinationsimpfstoffe.
Die Autor:innen des Beitrags geben als Nebenwirkungen bei Sechsfachimpfungen an, dass man „bei mehr als einem von zehn Kleinkindern mit Fieber über 38 Grad Celsius, Müdigkeit, Schwellungen, Rötungen und Schmerzen an der Einstichstelle sowie ungewöhnlichem oder langanhaltendem Schreien oder Übelkeit mit Erbrechen rechnen muss. Bei mehr als einem von 100 Kindern kann das Fieber auch über 39,5 Grad Celsius ansteigen. Bei Fieber kann es selten auch zu Krampfanfällen kommen, bleibende Schäden durch solche Fieberkrämpfe sind aber nicht belegt.“
Die STIKO schreibt: „Bekannt ist allerdings, dass bestimmte Teilkomponenten der Kombinations-Impfungen das Immunsystem schwächer stimulieren als wenn man sie alleine gäbe, weshalb beispielsweise vier statt drei Impfdosen (oder Impfstoffgaben) notwendig sein können. Letztlich kann aber die Zahl der erforderlichen Spritzen durch Mehrfachimpfstoffe deutlich reduziert werden.“
Dieser Punkt, dass die Anzahl der Spritzen reduziert wird, wenn man Kombinationsimpfstoffe gibt, ist ein wichtiges Argument dafür, gleich gegen mehrere Krankheiten auf einmal zu impfen. Denn wenn man gegen zwölf Infektionen impft – so wie es das Impfschema vorsieht – und bei jeder Infektion drei bis vier Impfrunden nötig sind, kommt man auf circa 40 Spritzen, bis das Kind anderthalb Jahre alt ist. Man muss also bei Kombinationsimpfstoffen abwägen, ob man weniger Spritzen geben möchte oder Impfungen mitverabreicht, die nicht alle Eltern unterstützen würden, würde man gegen jede Infektion einzeln impfen.
Was sind unspezifische Impfreaktionen?
Obwohl Impfungen schon sehr gut erforscht sind, gibt es auch noch offene Fragen. Eine dieser Fragen heißt: Haben Impfungen noch weitere Wirkungen, sogenannte unspezifische? Einige Forschungsergebnisse lassen den Rückschluss zu, dass manche Impfungen das Immunsystem nicht nur fitter machen gegen die Infektion, vor der sie schützen sollen, sondern es insgesamt stärken. Das geht sogar so weit, dass man einen Rückgang der Kindersterblichkeit gesehen hat in Ländern, in denen viele Kinder an Infektionskrankheiten sterben. Bei anderen Impfungen gibt es Hinweise darauf, dass sie einen gegenteiligen Effekt haben könnten. Die Forschungen zu den unspezifischen Impfreaktionen stehen noch ganz am Anfang, weshalb man dazu noch nichts Definitives sagen kann.
Was ist dran an der These, dass Impfungen Autismus auslösen könnten? Oder den plötzlichen Kindstod oder Darmeinstülpungen bei Säuglingen?
Das Gerücht, dass Impfungen Autismus auslösen können, hält sich hartnäckig, ist aber eine glatte Lüge. Es geht zurück auf eine gefälschte Studie aus den 1990er Jahren. Der Autor der Studie verlor nach der Veröffentlichung seine Approbation. Nachfolgende Studien (eins, zwei, drei), bei denen insgesamt mehr als eine Million Kinder untersucht wurden, konnten diese Behauptung nicht bestätigen.
Ein ähnliches Bild ergibt sich beim plötzlichen Kindstod. Auch hier konnten die Studien keinen Zusammenhang zu vorausgegangen Impfungen finden. Im Gegenteil: Es zeigten sich Hinweise darauf, dass Impfungen das Risiko für den plötzlichen Kindstod senken könnten.
Studien, die den Zusammenhang zwischen der Impfung gegen Rotaviren und Darmeinstülpungen bei Säuglingen untersucht haben, fanden Hinweise darauf, dass dieses Problem möglicherweise nach der Impfung geringfügig häufiger auftritt. Insgesamt ist dies aber eine sehr seltene Erscheinung. Man schätzt, dass circa 60 von 100.000 Säuglingen in Deutschland pro Jahr eine Darmeinstülpung erleiden. Dabei stülpt sich ein Stück des Darmes in den nachfolgenden Teil. Dadurch kann sich der Darm verschließen. Durch die Impfung gegen Rotaviren könnten ein bis zwei Fälle pro Jahr dazukommen.
Demgegenüber steht der Nutzen der Impfung: Je nach Impfstoff verhindert die Impfung pro 100.000 geimpften Kindern zwischen 400 und 1.700 schwere Durchfälle (bezogen auf einen Zeitraum von zwei Jahren). Allerdings musste in den USA ein dort üblicher Impfstoff vom Markt genommen werden, weil das Risiko für Darmeinstülpungen im Vergleich zu den hiesigen Fällen zehnmal so hoch war.
Auf das Impfgespräch vorbereiten⬆ nach oben
Unter den folgenden Links kannst du Informationen zum Thema Impfen finden, die dir helfen, dich auf das Gespräch mit deiner Ärztin oder deinem Arzt vorzubereiten.
-
Die Faktenboxen des Harding-Zentrums für Risikokompetenz sind eine sehr gute Unterstützung beim Abwägen von Vor- und Nachteilen. Es gibt sie für folgende Impfungen: Keuchhusten, Masern, Mumps, Röteln, Grippeschutzimpfung Erwachsene, Grippeschutzimpfung Senioren.
-
Website zum Impfen der Bundeszentrale für gesundheitliche Aufklärung.
-
Impfinformationen des RKI.
-
Factsheet über Masern vom European Centre for Disease Prevention and Control (ECDC) inklusive Infografiken.
-
Das Robert-Koch-Institut hat eine sehr hilfreiche YouTube-Playlist zusammengestellt, in der man Videos findet, die Fragen rund um die Corona-Impfung beantworten. Etwa, ob man sich Impfen lassen kann, wenn man stillt, oder was bei Kleinkindern zu beachten ist.
Fazit⬆ nach oben
Was wir wissen
Viele Impfungen schützen zuverlässig vor Infektionskrankheiten. Sie gehören zu den am besten überprüften Wirkstoffen und müssen strenge Prüfverfahren bestehen, bevor sie zugelassen werden.
Was wir nicht wissen
Trotzdem gibt es noch offene Fragen, zu denen weiter geforscht wird. So gibt es zum Beispiel zu den unspezifischen Wirkungen von Impfungen noch kein gesichertes Wissen. Auch zu den langfristigen Wirkungen von Impfungen kann aufgrund von ethischen Bedenken nicht ohne Weiteres geforscht werden. Das heißt, man kann nicht einfach Studien auflegen, bei denen eine Gruppe keine Impfung erhält, denn sobald ein Impfstoff zugelassen ist, gibt es ethische Bedenken, die dagegen sprechen, dieser Gruppe die Vorteile des Impfens vorzuenthalten.
Was das für dich bedeutet
Impfstoffe werden vor der Zulassung auf Nutzen und Risiken untersucht. Langfristige Effekte können zu diesem Zeitpunkt allerdings noch nicht bekannt werden. Deshalb werden Impfstoffe auch nach der Zulassung noch überwacht. Du kannst dich über all das frei informieren und eine Entscheidung treffen, die zu deiner Situation passt.
Was das für die Gesundheitspolitik bedeutet
Zu allen medizinischen Fragestellungen gibt es immer weiteren Forschungsbedarf. Auch beim Impfen. Über diese Fragen sollten Gesundheitsbehörden verständlich informieren. Ebenso wie über Risiken. Bei der Gesundheitskommunikation übers Impfen gibt es jedoch noch Verbesserungsbedarf, weil gut aufbereitete Informationen nicht immer leicht zu finden sind.
Disclaimer: Ich bin Mitglied im Deutschen Netzwerk für evidenzbasierte Medizin. Mein Mann arbeitet als Statistiker für ein pharmazeutisches Unternehmen, das nicht im Impfstoffbereich aktiv ist. Seine Aufgabe ist die Auswertung von Studiendaten.
Das Rechercheprotokoll für diesen Text kannst du hier einsehen. Besonders danken möchte ich Dr. Iris Hinneburg. Sie ist freie Medizinjournalistin und hat mich bei der Arbeit an diesem Text sehr unterstützt.
Dieser Text erschien erstmals am 20.9.2018 auf Krautreporter. Wir haben ihn am 18. August 2022 für euch aktualisiert.
Redaktion: Theresa Bäuerlein und Lisa McMinn; Schlussredaktion: Vera Fröhlich, Esther Göbel, Tarek Barkouni: Bildredaktion: Martin Gommel (iStock / Gajus), Audioversion: Christian Melchert und Iris Hochberger