„Hallo, Herr Gommel. Können Sie mich hören?” Das Gefühl, aus meinem Körper austreten und mich auflösen zu wollen, hatte mich völlig eingenommen an diesem warmen Herbsttag, bevor meine Partnerin den Krankenwagen gerufen hatte. Eine ganze Stunde war ich im Wohnzimmer auf- und abgelaufen, während in mir ein Orkan aus Schuldgefühlen und Wut wütete. Ganz viel Wut. Auf mich selbst.
Ich wollte raus aus meinem Körper. Raus aus diesem Leben. Ich wollte, dass er aufhörte, dieser unerträgliche Schmerz meiner Existenz, jeder Atemzug fühlte sich an, als würde ich giftige Gase inhalieren. Ich wollte, dass die verdammte Uhr an der Wand aufhörte zu ticken. Dass. Alles. Stehen. Bleibt.
Und dann kam die Starre, die sich anfühlte, als ob ich zu Stein geworden war. Plötzlich spürte ich nichts mehr, und jede noch so kleine Bewegung kostete mich Unmengen Überwindung. Als die Sanitäter zur Tür hereinkamen, bekam ich davon fast gar nichts mit. Die zwei Herren waren mir genauso egal wie ich mir selbst. „Können Sie mich hören?”, fragte mich die freundliche Stimme einer der beiden Sanitäter noch einmal.
„Natürlich kann ich dich hören”, dachte ich, „ich bin schließlich depressiv und nicht taub.” Doch was ich nicht konnte, war: antworten. Mich bewegen. Ihn ansehen. Die Schockstarre hatte meine Beine zu Blei werden lassen, meine Arme fühlten sich an wie Eisblöcke, kalt und schwer. Ich konnte nicht. Ich konnte gar nichts, nur an die Wand gelehnt auf dem Boden sitzen und weinen, weinen, weinen.
„Herr Gommel, können Sie mal bitte aufstehen?” Der Unbekannte in Uniform redete weiter auf mich ein, ich solle doch mitkommen, damit mir geholfen werde! Irgendwann, gefühlt waren Stunden vergangen, nervte mich dieses An–Mir–Herum–Gezerre so sehr, dass ich nachgab, langsam aufstand und mich zum Krankenwagen begleiten ließ, ein Sanitäter links von mir, einer rechts. Ich kam mir wie ein alter, zerbrechlicher Greis vor, der nicht mehr alle Tassen im Schrank hatte, die Treppe rückwärts heruntergefallen und nun reif fürs Krankenhaus war.
Ich dachte, die Traurigkeit gehört zu mir⬆ nach oben

Rico Grimm
Es war ein absoluter Tiefpunkt in meinem Leben – und nicht der erste. Schon in meiner Kindheit hatte ich mit Depressionen zu kämpfen, auch wenn niemand meinen Gefühlen diesen Namen gab. Als Kleinkind war ich in Spieltherapie, ohne zu wissen, weshalb. Für mich war das Leben schon immer düster, rau und kalt – und ich hielt das für normal. Das ist typisch für Menschen, die unter Depressionen leiden: Viele wissen lange nicht, dass ihr Zustand kein Teil ihrer Persönlichkeit ist, sondern eine Erkrankung. Besonders, wenn Depressionen schon früh im Leben entstehen, ist es schwierig, sie rechtzeitig zu erkennen und zu behandeln.
Mein Weg erschien mir oft hoffnungslos, meine Diagnose niederschmetternd. Heute aber bescheinigt mir mein Therapeut, dass ich frei von Depressionen bin, und ich glaube sogar, dass ich geheilt bin – soweit ich das beurteilen kann. Doch bis dahin war es ein weiter Weg und ich musste vieles ausprobieren, von christlichen Erlösungslehren bis hin zu dubiosen Experimenten mit hochdosierten Vitaminen. Auch in der Klinik landete ich mehr als einmal.
Was ich an jenem Tag erlebte, an dem meine verängstigte Freundin den Notarzt rief, nennt sich psychomotorische Hemmung. Sie kann sich im schlimmsten Fall zur absoluten Bewegungsstarre („depressiver Stupor“ in der Fachsprache genannt) entwickeln, bei der man noch nicht einmal mehr in der Lage ist, zu sprechen, zu trinken oder zu essen. Es passiert dadurch, dass deine Gefühlswelt aus dem Ruder läuft. Die Reaktion auf die emotionale Unruhe kann so heftig sein, dass der Körper in eine Art Schockzustand gerät: Du wirst starr vor Schreck, obwohl im Innern ein Sturm tobt. Die Schlagzahl der emotionalen Reize ist dabei so hoch, dass du die Reize nicht mehr als Einzelereignisse wahrnehmen und verarbeiten kannst. Sie versetzen das vegetative Nervensystem in einen Notfallmodus. Die Muskeln sind dauerangespannt, in extremen Fällen kann man sogar Fieber bekommen und für mehrere Stunden bewegungslos bleiben. So etwas ist ein Fall für den Notarzt. Meine Freundin hat zum Glück rechtzeitig reagiert.
Ein Zombie in der Notaufnahme⬆ nach oben
Die Gefühle, die mich ausknockten, sind typisch für eine Depression: schwarze Stimmung, kein Interesse und keine Freude an irgendwas, extreme Antriebslosigkeit und Erschöpfung. Das sind die Hauptsymptome. Ich hatte sie alle.
Zusätzlich kann man weitere Beschwerden haben, die als Nebensymptome bezeichnet werden. Dazu gehören Konzentrations- und Aufmerksamkeitsstörungen, Gefühle der Wertlosigkeit, kein Selbstvertrauen, Schuldgefühle, ein pessimistischer Blick auf die Zukunft, Schlafstörungen und Appetitmangel. Und obendrein der Wunsch, nicht mehr am Leben sein zu müssen. Auch die meisten dieser Nebensymptome kannte ich. Vor allem konnte ich nicht mehr daran glauben, dass sich mein Zustand jemals bessern könnte. Das ist typisch für meine Krankheit.
Bleiben alle Hauptsymptome und mindestens vier der Nebensymptome länger als zwei Wochen bestehen, spricht man von einer schweren depressiven Episode. Bei einer leichten depressiven Episode findet man jeweils zwei Haupt– und Nebensymptome in dieser Zeitspanne. Ich war also schwer depressiv.
„Sie sehen aber überhaupt nicht gut aus, Herr Grommel.” Ich konnte das Gesicht des Arztes in der Notaufnahme nicht erkennen, denn ich starrte auf den Boden. Selbst der Umstand, dass er meinen Namen falsch ausgesprochen hatte, war mir egal. Da saß ich nun, in einem kleinen Zimmer der Notaufnahme, in mich hineingekrümmt und mit Tränen im Gesicht. Er hatte die Tür offengelassen, die Scheißtür hatte er offengelassen. Dieses Detail, eine Kleinigkeit im normalen Leben, machte mich jetzt fast wahnsinnig.
„Jetzt erzählen Sie doch mal: Was bringt Sie zu uns?” Siehst du das nicht, Mr. Chefarzt, denke ich. „Ja. Nein. Ich bin falsch hier …”, antwortete ich flüsternd und meinte damit nicht das Krankenhaus. Ich meinte damit diese Erde, dieses Leben. „Na dann bleiben Sie erstmal bei uns.” „Ich bin hier falsch …” Die Worte wiederholten sich in meinem Mund, wie ferngesteuert, ich war nicht mehr mein eigener Herr. Ich war nicht mal mehr mein eigenes Ich, sondern fühlte mich wie ein Zombie, halb tot, halb lebendig.
Verdammt. Schon wieder in der Psychiatrie. Du hast die Kontrolle über dein Leben verloren, dachte ich. Doch wie konnte es so weit kommen? War ich wirklich verrückt geworden?
Die Diagnose⬆ nach oben
Es war nicht mein erster Aufenthalt in der Psychiatrie. Schon 2010 und 2012 war ich wochenlang in Nervenkliniken gewesen – beide Male war ein depressiver Zusammenbruch der Auslöser. So wunderte es mich wenig, als mir am zweiten Tag Stationsärztin und Oberarzt gegenübersaßen, mich ansahen und vorsichtig formulierten, was ich schon wusste: „Sie haben chronische Depressionen.“
Mit anderen Worten: Depressionen, die immer bestehen würden, mein ganzes Leben lang. Mal mehr, mal weniger stark zu spüren, aber nur selten gar nicht. Eine dauerhaft eingetrübte Stimmungslage, könnte man sagen, bei der es schwer ist, einzelne Episoden abzugrenzen, weshalb man jeden Tag neu schauen muss, wie es einem gerade geht. Manchmal gibt es gute Phasen, die wochen- oder monatelang anhalten, aber die schlechten überwiegen meist. Dann fühlt man sich müde, angestrengt, schläft schlecht, grübelt viel, fühlt sich mit dem Alltag überfordert, kommt aber irgendwie zurecht. Nur so richtig genießen kann man nichts. Das fühlt sich weniger nach Krankheit an als vielmehr als normaler Teil der eigenen Persönlichkeit. Kein Wunder, denn diese Form der Depressionen tritt für gewöhnlich früh im Erwachsenenleben auf. Das heißt also, man kennt sich irgendwann kaum noch anders.
Früher schätzte man, dass Depressionen durchschnittlich zwischen dem 35. und 45. Lebensjahr zum ersten Mal auftauchen, heute geht man eher davon aus, dass die Hälfte aller Patienten jünger als 31 Jahre alt ist, wenn sie zum ersten Mal eine depressive Episode erlebt. Die Erkrankung nimmt in den jüngeren Altersgruppen sogar eher zu. Längsschnittstudien aus den 1990er Jahren haben festgestellt, dass insbesondere in der Altersgruppe der 15- bis 18-Jährigen Depressionen häufiger werden. Experten schätzen, dass 15 bis 20 Prozent der unter 18-Jährigen depressive Episoden kennen.

Ich bin in Süddeutschland aufgewachsen und eines Tages habe ich begonnen, Fotos von Dörfern der Umgebung zu machen. | Rico Grimm
Bei mir ging es früh los. Ich hatte ständig Streit mit allen. Mit meinen Eltern, mit den Nachbarskindern und auch in der Schule. Ich war verunsichert und überspielte das mit falschem Selbstbewusstsein – diese Strategie ging völlig daneben, bis ich eines Tages realisierte: Ich bin der Schul–Depp. Ich bin der, den niemand mag, über den sich die meisten lustig machen, auch die Mädchen und auch die, die ich toll fand.
Dauernde Konflikte sind für Kinder offenbar noch stressiger als der Verlust einer Bezugsperson – insbesondere, wenn sie jünger als neun Jahre alt sind. Sie sind nach solchen Konfliktphasen oft überempfindlicher für Stressreize. Vielleicht spielt dabei auch eine genetische Komponente eine Rolle, die dafür sorgt, dass Stress stärker wirkt. Die Kombination von mehr Stressempfindlichkeit und höherer Stresswirkung kann Depressionen im späteren Leben begünstigen.
Mit 14 Jahren wollte ich mich das erste Mal umbringen – mit einem Telefonkabel. Zum Glück hielt mich etwas davon ab, irgendetwas in mir war stärker als dieser Impuls. Heute weiß ich: Wer Depressionen hat, spielt häufig auch mit Gedanken an Suizid. Etwa 10.000 Menschen nehmen sich pro Jahr in Deutschland das Leben.
Ich war 30 und zum ersten Mal stationär in einer Klinik, als der Begriff „depressive Episode” überhaupt erst in mein Bewusstsein drang. Ich hatte immer angenommen, dass meine Traurigkeit und das Gefühl der grundsätzlichen Überforderung ein Teil meiner Persönlichkeit waren, doch als mich die Ärztin der psychiatrischen Klinik Heidelberg fragte: „Herr Gommel, seit wann haben Sie diese depressive Episode?”, wurde mir klar: Ach, so nennt man das!
Im Tabletten-Nebel⬆ nach oben
Endlich hatte ich einen Namen für das Kind: Vorname: Chronisch. Nachname: Depressionen. Was das bedeutete, musste ich mir erstmal ergoogeln. Und dabei war die erste Entdeckung: Chronische Depressionen, die oft unter dem Namen Dysthymie laufen, sind in den meisten Fällen unheilbar.
Sie halten lange an und sind dadurch gekennzeichnet, dass die Stimmung permanent eingetrübt ist. Dadurch wird es schwer wahrzunehmen, dass man gerade depressiv ist. Als depressiv erlebt man sich eher dann, wenn man zusätzlich in eine depressive Phase gerät, bei der die Stimmung sich noch stärker eintrübt. Das nennt sich dann Double Depression, also doppelte Depression. Menschen mit Dysthymien leiden nach allem, was man weiß, besonders stark unter den Alltagseinschränkungen, die mit den lang anhaltenden Symptomen verbunden sind, wie zum Beispiel der Unfähigkeit, sich um Papierkram, Haushalt und andere Verpflichtungen zu kümmern. Und sie leiden natürlich auch unter den Symptomen selbst. Man schätzt, dass circa zwei bis drei Prozent der Depressionspatienten eine Dysthymie haben.
In den ersten Tagen in der Psychiatrie bekomme ich immer Tavor verabreicht, ein Beruhigungsmittel, das süchtig machen kann, mir aber zu Beginn die innerlichen Schmerzen nimmt, die so quälend sein können. Tavor fühlt sich meistens gut an, es beruhigt meine Sinne, ich kann mich entspannen und komme raus aus dem „Panik–Modus”.
Tavor ist der Handelsname für den Arzneistoff Lorazepam, das zur Gruppe der Beruhigungsmittel (Benzodiazepine) gehört. Das Medikament kann Ängste lindern, Muskeln entspannen und Krämpfe lösen, wirkt beruhigend und schlaffördernd. Man hat festgestellt, dass es Vorteile für die Behandlung von Depressionen hat, wenn man Benzodiazepine mit Antidepressiva kombiniert. Der Nachteil: Benzodiazepine können abhängig machen. Deswegen sollte man sie nicht länger als zwei Wochen nehmen.
In der ersten Zeit in der Klinik schlafe ich sehr viel und verlasse das Bett nur, wenn es unbedingt sein muss.
Auch der Schlaf verändert sich in der Akutphase von Depressionen. Forschungsergebnisse zeigen, dass die Traumphase, die sogenannte REM-Phase, die durch schnelle Augenbewegungen gekennzeichnet ist, früher im Schlafzyklus auftaucht und länger anhält. Außerdem sind die Augenbewegungen in einer depressiven Phase viel intensiver als normalerweise. Interessant ist auch, dass depressive Menschen mehr Schwierigkeiten haben, sich an ihre Träume zu erinnern, wenn man sie in der REM–Phase weckt. Womöglich träumen sie weniger. Träumen wird eine „reinigende Wirkung“ zugeschrieben, Emotionen und Erfahrungen, Konflikte und Sehnsüchte werden nachts im unbewussten Teil unseres Bewusstseins bearbeitet.
Den Ärzten auf die Nerven gehen⬆ nach oben
Tag für Tag nehme ich mehr von der Klinik–Welt wahr, die für die nächsten Wochen mein Zuhause ist, lerne meinen Zimmernachbarn kennen und freunde mich meistens mit ihm an – und zwar ohne Worte. Kleine Gesten reichen dafür völlig aus, es ist wie ein blindes Verstehen. Ich spreche kaum und möchte keinen Besuch. Vor allem will ich keine Fragen beantworten. Die meisten meiner Freunde und Freundinnen reagieren mit viel Verständnis, häufig aber auch mit Schock. Das bekomme ich oft erst im Nachhinein mit, weil sich in einer Klinikphase niemand an mich herantraut. Wenn ich in dieser Zeit eine Partnerin habe, weiß sie oft nicht, wie sie mit mir umgehen soll – und meistens habe ich große Angst, sie wegen meiner Depression zu verlieren. Diese Verlustangst mischt sich auf ungute Weise mit der Lebensmüdigkeit.
Beziehungen haben für depressive Menschen oft ein besonderes Stresspotenzial, weil sie einerseits fühlen, dass sie von einer wichtigen Bezugsperson abhängig sind, andererseits aber auch das Gefühl haben, beziehungslos und einsam zu sein. Den goldenen Mittelweg in Beziehungen zu finden ist zwar für alle Menschen eine Herausforderung, Menschen mit Depressionen verlieren jedoch schnell die Zuversicht, dass sie überhaupt in der Lage sind, eine „normale“ Beziehung zu führen.
Ab Woche zwei beginne ich, die Zeit in der Klinik zu genießen. Das Krankenhaus–Essen fängt an zu schmecken (ja, wirklich!), und ich beginne, meine Mitpatienten kennenzulernen. „Und warum bist du hier?”, ist meistens die erste Frage, die man sich hier gegenseitig stellt. Unter Patienten gibt es so etwas wie ein stilles Sich-Verstehen – wenige Worte reichen völlig aus, um zu sagen, was dich hierher gebracht hat. Niemand ist schockiert, wir wissen alle, dass wir anders sind, aber nicht hier, nicht voreinander. Hier ist es normal, verrückt zu sein. Jeder auf seine Weise, und das ist okay.
Es ist auch die Zeit, in der ich beginne, Forderungen zu stellen. Ich möchte einen Bezugs–Betreuer, also eine Pflegerin oder einen Pfleger, mit denen ich sprechen kann, wenn es mir schlecht geht und die mir wohlgesonnen sind (nein, das ist nicht selbstverständlich). Und: Ich möchte eine Gesprächstherapie beginnen. Auch das bekommen Patienten nicht automatisch – ich musste mir die Therapie jedes Mal erkämpfen.
Irgendwann, nachdem ich dem sämtlichen Pflegepersonal und allen Ärztinnen und Ärztin auf die Nerven gegangen bin, bekomme ich meine Therapie. Wie oft, wie viel? Einmal pro Woche, 45 Minuten. Nicht mehr und nicht weniger. Und für mich ist das die Zeit, in der Gold begraben ist. Darauf fiebere ich hin, mache Notizen und schreibe mir im Vorhinein Fragen für die nächste Therapie–Stunde auf.
Ich sauge alles auf, wie ein Schwamm⬆ nach oben

Das ist der Blick aus meinem Fenster. Bei den vielen Versuchen, der Depression zu entkommen, landete ich einmal auch in einer christlichen Gruppe. Geholfen hat es mir nicht. | Rico Grimm
In Psychotherapien sollen depressive Menschen erleben, dass sie selbst Lösungen für ihre Probleme erarbeiten können. Die Grundannahme dabei ist, dass es zu einer Depression kommt, wenn das reale und das ideale Bild, das eine Person von sich hat, nicht übereinstimmen. Dann kann man unzufrieden werden, Schuldgefühle bekommen, sich minderwertig fühlen. Bei den Gesprächen geht es oft darum, erst einmal zu erleben, dass man mit seinen widersprüchlichen Gefühlen, Wertungen und Erwartungen verstanden wird. Das hilft, sich selbst zu erforschen und besser zu verstehen.
Aus „Verdammt, ich bin in der Klapse” wird in den ersten Wochen ein „Toll, ich kann hier so viel über mich lernen”. Jedes Angebot nehme ich wahr, von der progressiven Muskelentspannung über Gruppentherapie, Sportangebote, Ergotherapie, Kunsttherapie bis hin zur Meditation. Bei Fantasie–Reisen steige ich aus, da mir das meist zu esoterisch ist und für mich nach Wolkenschloss klingt. Ich weiß, dass ich diese Möglichkeiten nur für eine begrenzte Zeit „umsonst” bekomme, weil meine Zeit in der Klinik begrenzt ist (auf circa 4 bis 12 Wochen), und so sauge ich alles auf wie ein Schwamm. In dieser Zeit bekomme ich seelisch neuen Boden unter den Füßen, spreche mit allen Ärzten und lerne mich selbst wieder als einen Menschen kennen, der nicht aus dem Leben heraus, sondern ins Leben hinein will. Ich notiere alles, was ich hier lerne, in ein kleines Büchlein, denn ich will nichts vergessen.
Später habe ich gelernt, dass meine Bereitschaft und mein Wille, etwas an meiner Situation zu verändern, eine wichtige Rolle für eine positive Prognose spielt. Wissenschaftliche Arbeiten haben belegt, dass motivierte Patienten mehr an Therapien teilnehmen und dass diese Therapien im Vergleich auch mehr bewirken.
Ich bin froh, dass es Psychopharmaka gibt⬆ nach oben
Seit meinem ersten Klinikaufenthalt schlucke ich Medikamente – und ich werde sie ein Leben lang nehmen. Ich habe verschiedenste Wirkstoffe ausprobiert, von Cipralex über Escitalopram – sogenannte Selektive Serotonin-Wiederaufnahmehemmer (SSRI) – bin ich nun bei 300 mg Bupropion (Handelsname Elontril) angekommen – ein Medikament aus der Klasse der Selektiven Noradrenalin-und-Dopamin-Wiederaufnahmehemmer (NDRI).
Alle diese Medikamente sind Antidepressiva. Wie sie im Detail wirken, wird noch erforscht. Sicher weiß man aber, dass sie das Gleichgewicht von bestimmten Botenstoffen beeinflussen, die im Gehirn dazu dienen, Reize von Nervenzelle zu Nervenzelle weiterzuleiten. Das Gehirn arbeitet mit verschiedenen Botenstoffen, wie zum Beispiel Serotonin, Noradrenalin und Dopamin. Man weiß, dass Stoffwechselstörungen bei Botenstoffen bei vielen psychischen Störungen eine Rolle spielen.
Antidepressiva verschiedener Klassen beeinflussen den Stoffwechsel der Botenstoffe auf unterschiedliche Weise. Jeder Depressionspatient kann also nur durch Ausprobieren selbst herausfinden, welche Wirkstoffklasse und welches Präparat bei ihm am besten anschlagen. Man muss dem Körper allerdings etwas Zeit geben, denn viele Wirkstoffe zeigen erst nach einer gewissen Einnahmedauer Wirkung – manchmal dauert es zwei Wochen, oft aber länger. Verträgt man ein Medikament nicht oder bessern sich die Symptome nicht, kann es sein, dass entweder das Präparat oder die ganze Wirkstoffklasse nicht passen.
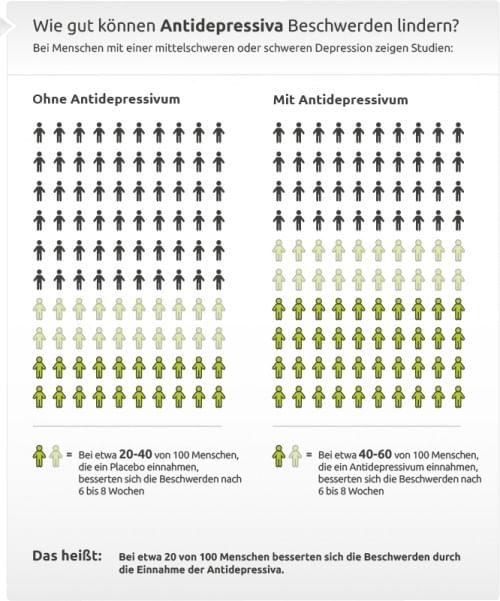
Wie gut Antidepressiva wirken oder wie sehr sie schaden, wird in letzter Zeit wieder heiß diskutiert. Was man sicher weiß: Je schwerer eine Depression, desto eher überwiegt der Nutzen von Antidepressiva gegenüber möglichen unerwünschten Nebenwirkungen.
Weil Bupropion als Nebenwirkung Schlafstörungen verursacht, nehme ich abends zusätzlich Quetiapin, ein Neuroleptikum, das auch eine antidepressive Wirkung hat.
Ich brauche meine Medikamente, um im Leben zurechtzukommen. Ohne Quetiapin schlafe ich schlicht nicht ein und ohne Bupropion schleicht sich eine tiefe Traurigkeit in meine Verfassung – ohne logischen Grund. Ich werde einfach traurig, bin ständig müde und zweifle an jeder Entscheidung.
Eigentlich hasse ich es, von einer Sache abhängig zu sein. Bei den Pillen, die ich täglich brauche, sehe ich das anders. Sie ermöglichen mir, mit meiner Krankheit zu leben, und zwar so, dass ich einigermaßen klarkomme. Ich bin also kein Gegner der Pharmaindustrie, ganz im Gegenteil. Ich bin sehr dankbar dafür, dass es Psychopharmaka gibt und dass meine Krankenkasse den Großteil der Kosten übernimmt.
Gleichzeitig weiß ich auch: Pillen nehmen allein reicht nicht. Nur Psychopharmaka allein machen niemanden gesund. In der Klinik habe ich gelernt, dass neunzig Prozent meiner Heilung dadurch bedingt sind, dass ich mich anders verhalte, die Medikamente machen nur zehn Prozent aus. Wenn ich jedoch diese zehn Prozent weglasse, beeinflusst das mein Verhalten sehr stark – genau deswegen sind die Pillen so wichtig.
Das ist nicht nur mein Eindruck, es gibt dafür wissenschaftliche Belege. In dieser Studie wurden drei Therapieansätze für chronisch depressive Patienten miteinander verglichen: alleinige Gabe von Antidepressiva, alleiniger Einsatz von Psychotherapie und die Kombination aus beiden Methoden. Die Kombinationstherapie schnitt dabei signifikant besser ab.
Ich möchte jedenfalls heute nicht mehr auf Medikamente verzichten. Ich nehme die Tabletten – und das ist gut so. Es bedeutet nicht, dass ich schwächer bin als andere.
Meine Geschichte geht weiter: Im zweiten Teil dieser Serie suche ich nach den Gründen für meine Depression und nach Heilung, finde dabei erst Satan, dann Jesus, lerne Selbsthypnose auf meinem Sofa und falle auf einen dubiosen Ernährungsexperten rein, der mich zu einem gefährlichen Experiment verleitet.
Bitte sprecht mit anderen Menschen darüber, wenn ihr an Suizid denkt. Wenn ihr nicht möchtet, dass eure Familie oder eure Freunde merken, dass es euch schlecht geht, könnt ihr anonym mit Menschen sprechen. Hier könnt ihr anrufen: Bei der Telefonseelsorge unter den Nummer 0800 111 0 111 oder 0800 111 0 222. Der Anruf ist kostenlos und die Nummer erscheint nicht auf der Telefonrechnung.
Wenn ihr lieber schriftlich kommunizieren möchtet, könnt ihr das mit der Chat-Beratung oder der E-Mail-Beratung der Telefonseelsorge tun.
Für Kinder und Jugendliche gibt es auch spezielle Angebote, zum Beispiel die Youth-Life-Line, bei der man mit geschulten Peers sprechen kann. Oder U25, eine Mailberatung der Caritas.
Ihr könnt in Krisen auch zum Arzt gehen oder in die Notfallambulanzen der örtlichen Psychiatrie. Hilfsangebote in eurer Nähe findet ihr auch, wenn ihr in die Suchmaschine die nächstgrößere Stadt eingebt und mit den Worten Hilfe und Suizid bzw. Selbstmord kombiniert.
Wissenschaftliche Redaktion: Silke Jäger. Redaktion: Theresa Bäuerlein. Schlussredaktion: Vera Fröhlich. Bildredaktion: Martin Gommel. Fotos: Rico Grimm.